抗感染占位器结合膜诱导技术治疗感染性骨缺损——系列病例之二
主诉 病史
患者青年男性,外伤后左股骨干开放性骨折髓内钉手术3个月后,股骨近端破溃、流脓,诊断为股骨骨髓炎,髓内广泛感染。
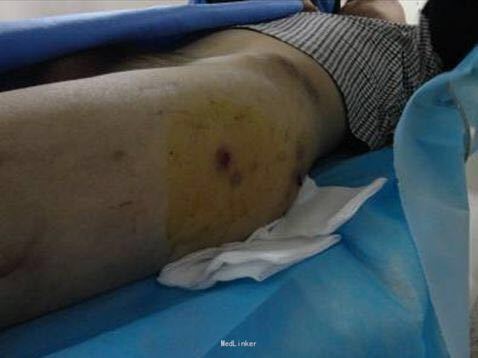
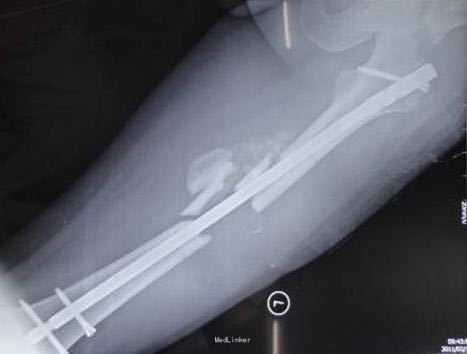
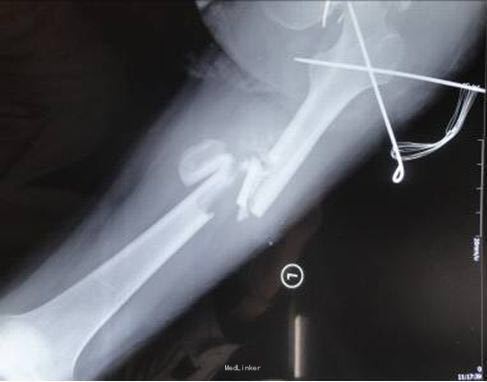
查体 辅查
第一次手术:清创,植入抗生素骨水泥髓内钉及链珠
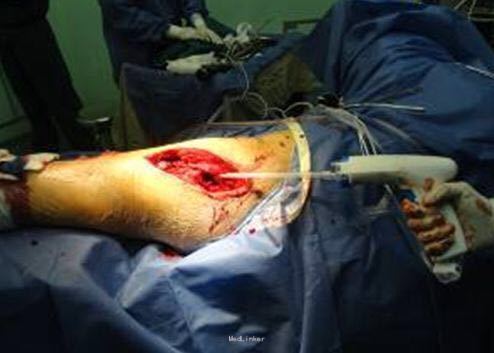
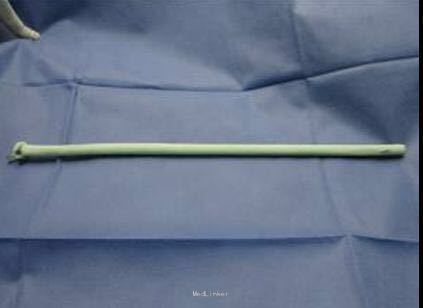

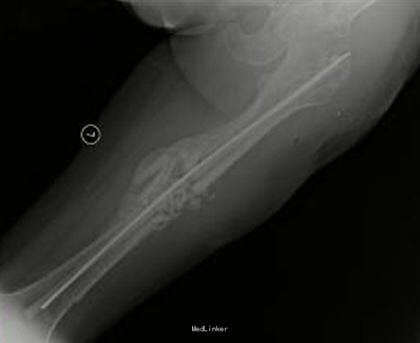
诊断 处理
第二次手术:取出骨折端链珠,实施膜诱导; 第三次手术:膜诱导区域植骨;第四次手术:取出骨水泥髓内钉,更换金属髓内钉
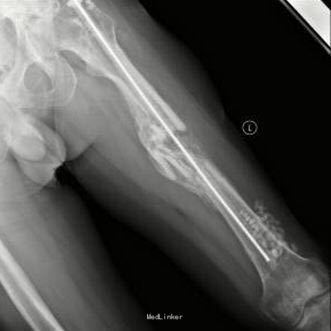
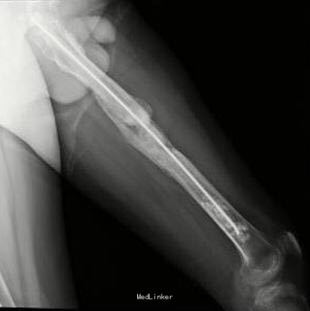
随访 讨论
这是我发的第二个关于骨缺损伴感染的成功病例。 以前此病总体治疗方式上,遵循传统慢性骨髓炎的分阶段治疗方法,即先控制感染,再治疗骨缺损,即一期经反复清创、覆盖创面、灌洗引流后观察感染控制情况,在感染完全控制后3-6个月后,再进行骨缺损的重建,这样会整个治疗周期变得非常漫长、伤病员会感到非常痛苦。对于范围较小(<4cm)的骨缺损,临床上可以采用植骨等手术方式进行骨缺损的修复,预后相对良好。而对于大段骨缺损(>4cm),目前国内外常用的技术包括:1、带血管蒂自体骨移植,如带血管蒂游离腓骨移植修复各种原因所致的大段骨缺损。其缺点是:对显微外科技术水平要求高,血管吻合效果不确实,植骨爬行替代时间长、能够修复骨缺损的范围受供区长度、直径限制,受区并发症多等,故不是严重战创伤骨缺损的理想选择。2、骨牵张延长术,即Ilizarov技术,是20世纪50年代由Ilizarov首先应用,目前已经成为修复晚期大段骨缺损的常用的治疗手段,其缺点是:操作复杂、需要特定装置、针道相关并发症多、外固定时间长及患者耐受性差等。3、膜诱导技术,又称为Masquelet技术,近年来在欧洲逐渐兴起,最初被应用于慢性骨髓炎、肿瘤切除后大段骨缺损的修复,疗效令人振奋。该技术分两个阶段,第一阶段修复清创后缺损软组织,然后于骨缺损区填充聚甲基丙烯酸甲酯(PMMA),塑形并连接骨折断端;第二阶段是在第一次术后6~8周,软组织愈合良好的情况下,去除填充的PMMA,并保留自体诱导形成的膜结构(1~2mm厚的筋膜样结构),然后在膜内填充碎颗粒状自体松质骨。其基本原理是通过在骨缺损处植入骨水泥占位器诱发机体异物反应,形成诱导膜结构,二期在诱导形成的膜结构内行自体松质骨颗粒/人工骨颗粒植骨,诱导形成的膜结构将移植骨与周围环境相隔离,为骨修复创造了一个相对封闭的生物学环境,在阻隔其他组织(如纤维疤痕组织)长入缺损区的同时能够为骨修复提供丰富的血运、成骨因子。其优点是:技术操作简单、骨缺损修复快、愈合时间与骨缺损长度无关、供区并发症少等。这种模式是快速治疗战创伤骨缺损的一种发展趋势。
