下载或打开 医联APP 查看完整评论
立即下载
打开APP
开颅右侧颈内动脉血泡样动脉瘤夹闭术
主诉 病史
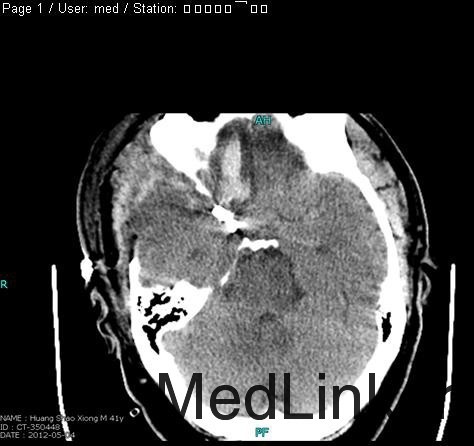
患者男性,41岁,因“突发头痛、意识障碍1天”急诊入院。 患者因1天前突发剧烈头痛、呕吐、意识障碍,伴反复呕吐胃内容物多次,送当地医院就诊,头颅CT示“广泛蛛网膜下腔出血”。
查体 辅查
嗜睡,颈抵抗,双侧瞳孔等圆等大,直径2.5mm,对光反射灵敏,四肢肌力V级,kernig征(+)。
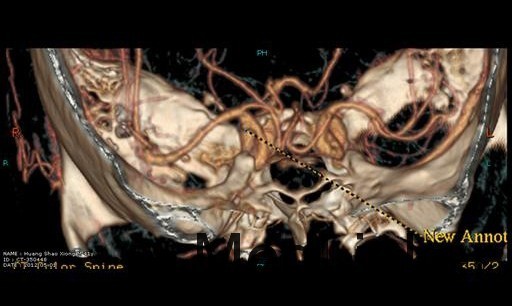
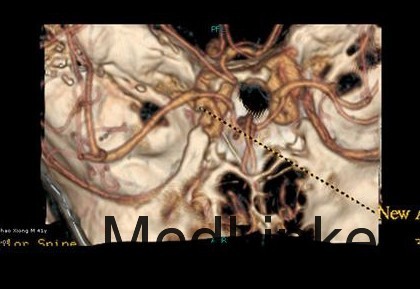
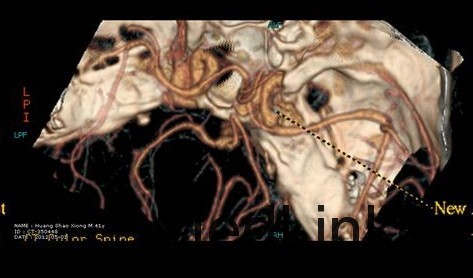
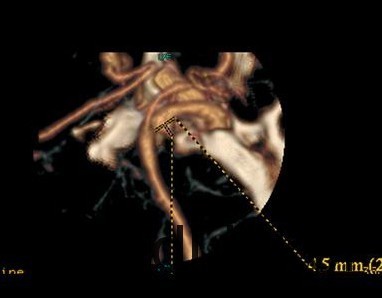
诊断 处理
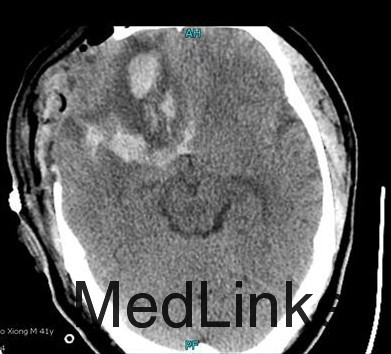
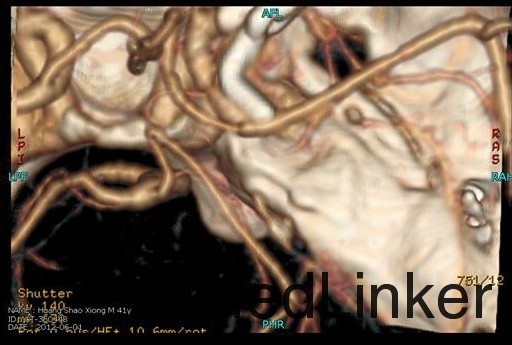
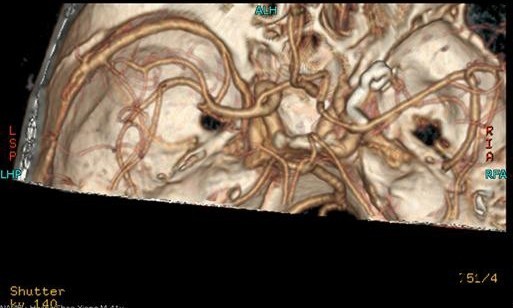
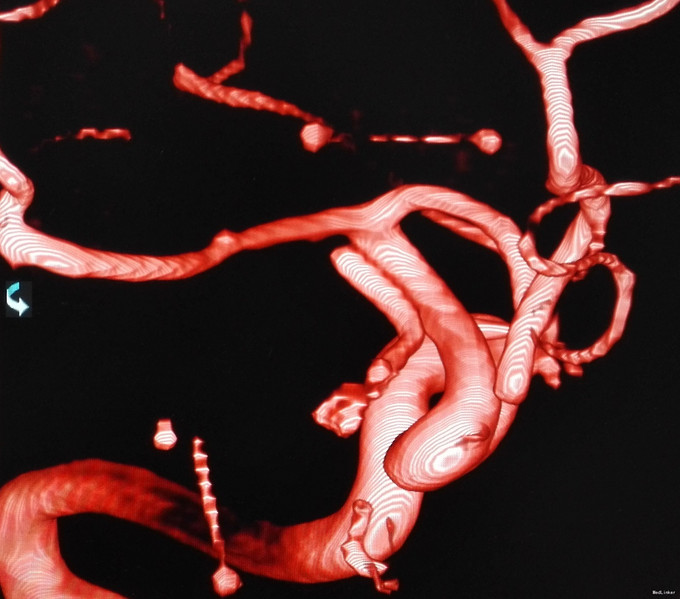
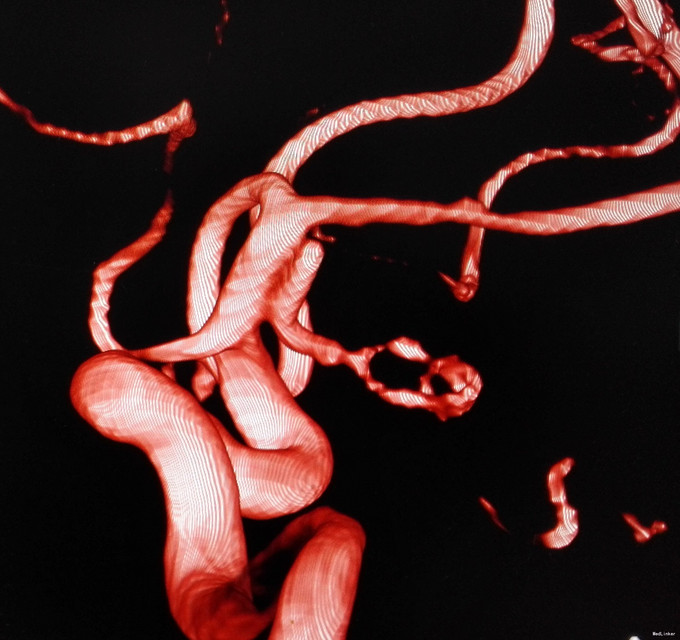
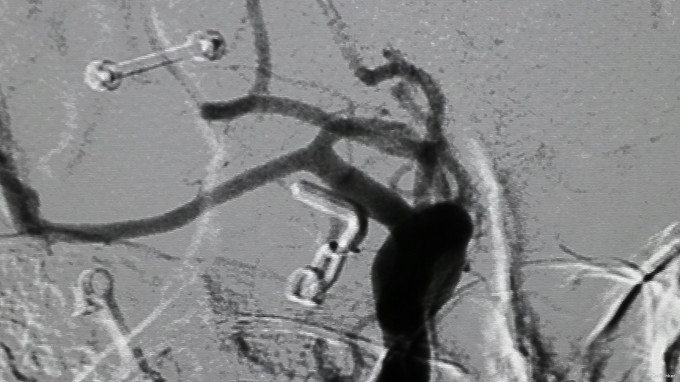
入院后行CTA检查,结果示右侧颈内动脉上壁宽颈小动脉瘤,考虑血泡样动脉瘤,入院当天下午急诊行开颅动脉瘤夹闭术,术中见动脉瘤位于右侧颈内动脉上壁,宽颈,术中动脉瘤破裂,临时阻断颈内动脉近端,用一枚L型动脉瘤夹平行于颈内动脉方向、将瘤颈连同部分颈内动脉壁一起夹闭,检查动脉瘤颈夹闭完全,载瘤血管通畅。脑压高,去除骨瓣,术中出血约600ml,术中未输血。术后维持术前状态,术后第一天,患者嗜睡、左侧肢体肌力III级,痰多,行气管切开,术后一周病人神志清醒,13天拔除气管套管。
随访 讨论
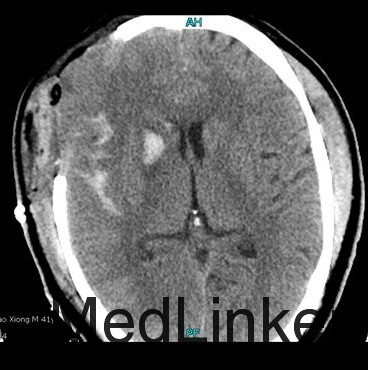
术后4周复查CTA,病人能下地活动,术后1月出院,出院时患者无不适,体查:GCS 15分,双侧瞳孔等大,对光反射灵敏,左侧下肢肌力V级、上肢肌力IV级,左手笨拙,右侧肢肌力V级,肌张力不高,深浅感觉检查未减退,生理反射存在,kernig征(-)。术后半年行颅骨缺损修补术,左手笨拙有所改善。

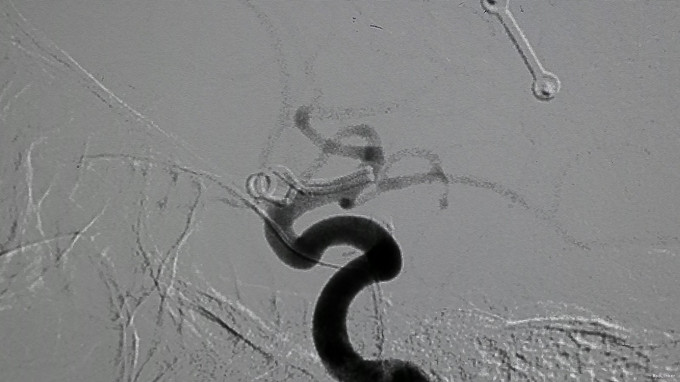
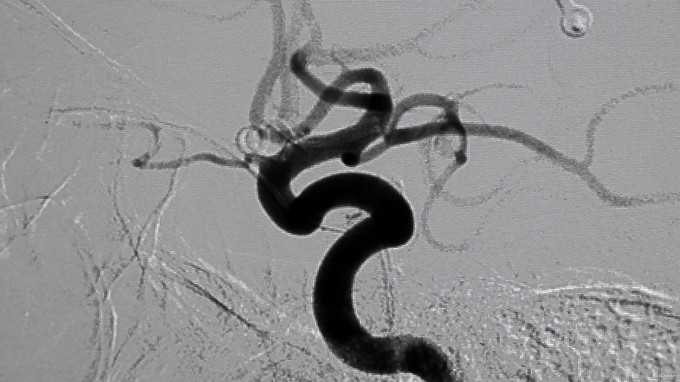
发布于 15-10-30 00:02
