马尔尼菲青霉菌病并结核病
主诉 病史
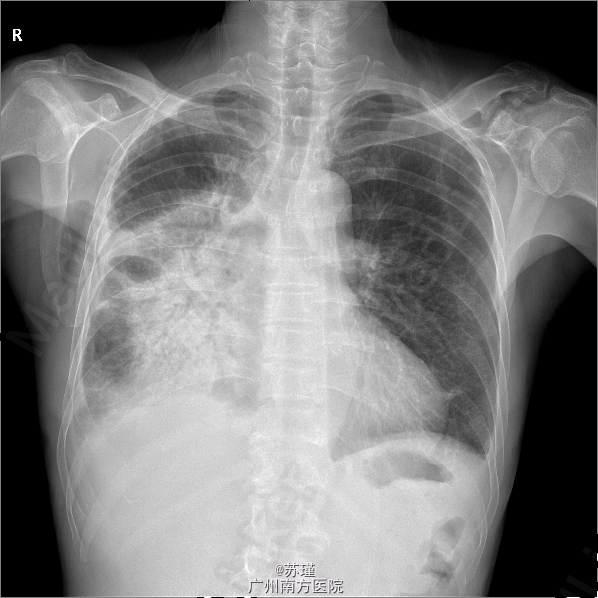
患者 李ⅹⅹ 男 60岁,主因发现颈部淋巴结肿大4月,反复发热、咳嗽、胸闷3月,加重半月于2015-5-6入院。 患者2015年1月发现颈部包块,无发热、咳嗽、咳痰不适,至当地医院治疗,血常规示:WBC22.29*109,粒细胞百分比82.12%;胸片正常,并行颈部淋巴结活检,1周后病理回报肉芽肿性炎,结核可能性大。 2015年2月出现咳嗽,干咳为主,伴胸闷、气促不适,再次就诊当地医院,住院期间出现反复发热,体温最高达39.0℃,血常规示:WBC21.22*109、粒细胞百分比82.12%; 胸部CT:1.右侧肺门肿块,考虑肿瘤并右肺中叶支气管变窄,右侧阻塞性肺炎;左下肺感染;右肺门及纵膈多个淋巴结肿大;右侧少量胸腔积液,心包少量积液。 纤支镜示:右下支气管粘膜增粗,病理:局灶上皮下可见腺样核异型细胞,胞浆丰富,不除外腺癌;血AFP、CEA、CA199正常; 4月中旬咳嗽、胸闷、气促症状再次加重, 胸部CT示:1.右侧肺门肿块,考虑中央型肺癌可能,并右肺阻塞性肺炎,不能除外内膜结核;左肺下叶少许炎症;纵膈淋巴结肿大;右侧胸腔、心包大量积液,左侧胸腔少量积液。 行心包穿刺及胸腔穿刺术,穿刺液常规提示渗出液,生化示:Glu7.19mmol/L,LDH 160IU/L,ADA4.2u/L;AFP、CEA正常,脱落细胞学未见癌瘤细胞,可见局部核异质细胞; 纤支镜刷检示:右上叶支气管见中度核异质细胞及中性粒细胞,病理示:镜下见大量中性粒细胞浸润及渗出,支气管粘膜鳞状化生,排列稍紊乱,可见角化不良细胞; 入院后出现反复发热,体温最高达39.8℃,给予哌拉西林/舒巴坦+泰能+莫西沙星抗感染,四联抗结核治疗,患者发热症状反复于2015-5-6转入我科 我院病理科会诊外院病理片示:201502097(颈淋巴结)肉芽肿性炎,切片中抗酸染色见阳性杆菌;纤支镜、胸腔镜均表现肉芽肿性炎,切片中未见杆菌,GRAM染色均未见病原体,综合各切片表现,符合(颈部淋巴结、胸膜、支气管粘膜)分枝杆菌感染性炎,考虑结核可能性大,需鉴别结核与其它分枝杆菌感染性病变。 我院病理科会诊外院病理片示:201502097(颈淋巴结)肉芽肿性炎,切片中抗酸染色见阳性杆菌;纤支镜、胸腔镜均表现肉芽肿性炎,切片中未见杆菌,GRAM染色均未见病原体,综合各切片表现,符合(颈部淋巴结、胸膜、支气管粘膜)分枝杆菌感染性炎,考虑结核可能性大,需鉴别结核与其它分枝杆菌感染性病变。 5-11行PET-CT提示:1.右肺门大块状不规则高代谢病灶,考虑为右肺中央型肺癌,该病灶周围伴癌性淋巴管炎(以右中肺及右下肺内基底段尤明显);2.右肺、左上肺及左下肺背段多发结节,大部分病灶代谢增高,考虑为双肺内多发转移灶 5-15行纤支镜检查镜下可见气管及左右主支气管多发小息肉样改变,病理提示多量肉芽组织增生,大量淋巴细胞、浆细胞和中性粒细胞浸润,其中部分区域淋巴细胞增生活跃,部分向浆样细胞转化,免疫组化:CK(被覆上皮+), CK7(被覆上皮+), CEA(被覆上皮+), Ki-67(+, 30%),CD20(散在少数+),CD3(散在少数+),CD30(-),ALK(-);原位杂交:EBER(-)。特殊染色:PAS(-), GMS(-), AAS(-), GRAM(-),(右下叶取材)符合支气管粘膜慢性炎伴急性活动; 送检组织块培养提示马尔尼菲青霉菌 5-18将抗感染治疗调整为伏立康唑0.2g 2/日,抗结核方案调整为异烟肼、乙胺丁醇、拜复乐治疗,患者体温逐渐下降,至5-22体温恢复正常至今