胃黏膜相关性淋巴组织淋巴瘤一例
主诉 病史
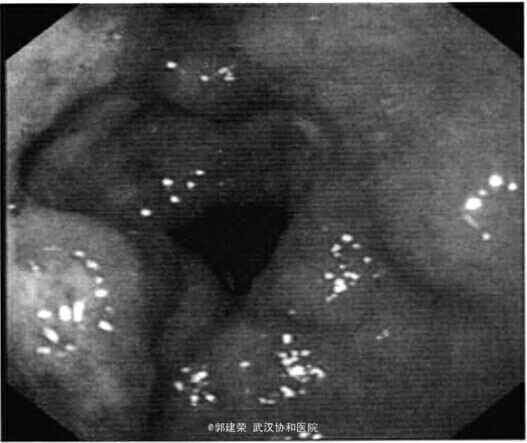
患者女,63岁。主因上腹部胀痛、反复高热1月余,于2010年12月9日入院。 患者于1个月前无明显诱因出现上腹部阵发性胀痛,进食后加重,与体位无关,无它处放射,伴恶心、呕吐,呕清水样胃液,不带血及食物,伴畏寒、发热,最高体温39.2 c|G,无腹泻,无咳嗽、咳痰,就诊于外院给予抗炎等治疗(具体用药不详)后,体温未降至正常,仍感上腹部胀痛,转诊于我院传染科诊断为败血症,给予抗炎等治疗后(具体用药不详),患者未感不适,体温正常后患者要求出院。2 d前无明显诱因患者再次出现高热,体温高达38.5℃.伴上腹部阵发性胀痛,恶心、畏寒,无呕吐、腹泻,就诊于我院门诊行胃镜检查示胃窦深凹溃疡,见图1。溃疡周围黏膜隆起.边缘不规则.未进行幽门螺杆菌检查,病理示中度慢性浅表性炎伴轻度肠上皮化生。
查体 辅查
入院查体:体温38.6℃,脉搏98次/rain,呼吸20次/min,血压90/54 mm Hg(1 mm Hg=0.133 kPa)。发育正常,神志清楚。结膜无苍白,巩膜无黄染,全身无淋巴结肿大,双肺呼吸音粗糙,未闻及干湿性哕音,腹平软.上腹部无压痛。肝脾未触及,移动性浊音阴性,肠鸣音正常,双下肢无水肿。人院后体温高达39 0C,给予奥美拉唑抑酸,头孢哌酮钠舒巴坦钠、乳酸环丙沙星抗炎,患者仍有午后间断性低热出现,维持在38。c以下:实验室检查:总胆红素29.7 txmol/L.结合胆红素20.8 Ixmol/L,白蛋白29.0 g/L;活化部分凝血时间7.6 s;血常规红细胞2.97×1012几,血红蛋白86g/L:电解质钠127 mmol/L,氯94 mmol/L,小便常规隐血(++),酮体(++);大便常规隐血(+一):心肌酶谱乳酸脱氢酶205 U/L:C反应蛋白197 rag/L;血沉1 10 mm/1 h;病毒四项示正常:自身免疫性肝病筛查:抗平滑肌抗体(SMA)阳性。肝胆脾胰磁共振胰胆管造影(MRCP)示胆囊体积增大;骨髓常规及骨髓培养未见明显异常; 全腹部CT、胸片、心电图检查未见明显异常。
诊断 处理
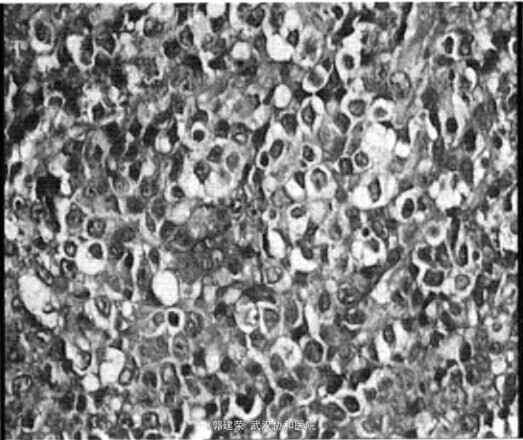
7 d后复查胃镜仍示胃窦溃疡,较之前稍好转,病理示中度慢性浅表性炎伴轻度肠上皮化生。初步诊断为胃黏膜相关性淋巴组织(mucosa-assoeiacedlymphoid tissue,MALT)淋巴瘤,但病理结果不支持诊断。19 d后晨查房发现患者左锁骨上2个淋巴结肿大,最大直径约0.4 cm,表面光滑,无压痛,活动性好,与周围组织无粘连,请头颈外科会诊手术切除淋巴结后行病理检查示非霍奇金淋巴瘤.弥漫大B细胞型.免疫组化示B细胞(CD20+,CD79+),见图2。立即转肿瘤科继续治疗.给予化疗后体温恢复正常,病情逐渐好转。
随访 讨论
HO目前把MALT淋巴瘤归类为淋巴结外亚型边缘带B细胞淋巴瘤,分低度恶性(弥漫小B细胞型)和高度恶性化不良与胃部不适最常见,胃出血极少见。胃镜检查是其最主要的诊断手段,胃镜下可表现为弥漫浸润型、多发性溃疡、隆起糜烂型等。内镜下与胃溃疡、胃癌没有明显区别,缺乏特 异性胃镜下表现。由于缺乏特异性临床表现及确切的胃镜检查结果.极易造成误诊,需要病理组织学检查及免疫组织化学检查才能确诊.原发性胃MALT淋巴瘤是黏膜下层来源的病灶.组织学活检和病理诊断有较大的难度,取材部位要准确,尤其要有一定的深度,多次、多部位、多块的活检可提高诊断率。 本例为63岁的女性患者.以上腹部胀痛、发热为临床表现,胃镜下呈不规则多形性,边界尚清晰,表面附有白色薄苔,诊断为胃窦深凹溃疡,病理检查未见异常淋巴细胞,临床表现、胃镜下表现均无特异性,复查胃镜及病理检查后仍没有发现.当出现左锁骨上淋巴结转移.手术切除行病理检查 后确诊为胃MALT淋巴瘤:非霍奇金淋巴瘤(高度恶性,弥漫大B细胞型),由于属高度恶性胃MALT淋巴瘤,不建议给予根除Hp和手术切除治疗,可给予化疗为主,放疗为辅治疗。 DOI: 10.3969/j.issn.0253-9896.2013.01.037
