文献:误诊为肺结核的先天性左主支气管食管瘘一例
主诉 病史
DOI: 10. 7507 /1671-6205. 20130049 作者王睿荣 患者男性, 62 岁。 主诉:因“反复咳嗽、咯痰2 年,加重伴气喘20 d”入院。 现病史:2 年前患者每遇受凉后出现咳嗽,呈阵发性,以夜间为主,右侧卧位较左侧显著,咯少量白色黏痰,易咳出。无痰中带血,无胸痛,无明显气喘、气短,无心慌、胸闷,无吃流质食物及饮水时呛咳。经常觉腹胀,打嗝后可稍减轻,按气管炎抗感染治疗后症状减轻。近2 年来,因症状反复作,曾在多家医院诊断为肺结核而行标准四联抗结核治疗,但症状缓解不明显。20 d 前患者受凉后咳嗽加剧,呈阵发性刺激性咳嗽,咯白色黏痰,每次3 ~ 5 mL,每日10 余次,无痰中带血,无胸痛,无心慌、胸闷,无声音嘶哑,无盗汗,自觉乏困无力,腹胀较前加剧,活动后感气短、气喘,精神差。在当地诊所静滴“头孢唑啉( 5. 0 g /d) ”治疗6 d 后咳嗽、咯痰减轻,气喘、气短无明显变化,遂来我院以“急性支气管炎”收住。本次发病以来无发冷、发热; 无盗汗; 无头昏、头痛; 无恶心、呕吐; 无腹痛、腹泻; 食纳、夜休差,二便正常。既往体健。
查体 辅查
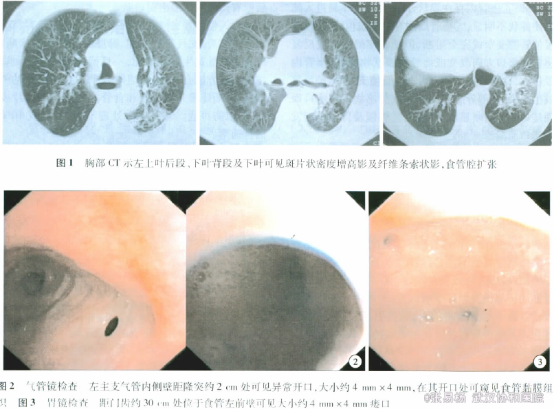
查体: 体温36. 5 ℃,血压140 /100 mm Hg( 1 mm Hg =0. 133 kPa) 。神志清,精神差。全身皮肤黏膜未见黄染、皮疹及出血点。各浅表淋巴结未触及肿大。咽红充血,双侧扁桃体无肿大。颈软。左肺呼吸音低,肺底可闻及散在干湿性啰音。右肺呼吸音粗,未闻及干湿性啰音。心率80 次/min,律齐。腹部平坦,无压痛,肝脾肋下未触及。双下肢无水肿。 辅助检查: 心电图: 窦性心律,电轴不偏,TⅡⅢ AVF减低。心脏彩超: 射血分数( EF) 60%,左房略大,左室舒张及收缩功能正常。B 超: 脾大,肝、胆、胰未见异常。胸部CT: 左上叶后段、下叶背段及下叶可见斑片状密度增高影及纤维条索状影,提示左肺结核; 食管腔扩张( 图1) 。血、尿、粪常规正常。肝功、肾功、血脂、血糖、电解质、肝炎标志物正常。血沉22 mm/1h,C 反应蛋白( CRP) 15 mg /L。PPD皮试( - ) 。肿瘤标志物系列检查正常。气管镜检查: 左主支气管内侧壁距隆突约2 cm 处可见异常开口,约4 mm × 4 mm 大小,在其开口处可窥见食管黏膜组织( 图2) 。气管镜刷片未见细菌、结核杆菌及瘤细胞。胃镜检查: 距门齿约30 cm 处位于食管左前壁可见大小约4 mm × 4 mm 瘘口( 图3) 。痰培养: 摩根摩根菌。
诊断 处理
诊断: 先天性气管食管瘘; 左肺吸入性肺炎。经使用头孢哌酮舒巴坦及替硝唑联合抗感染治疗好转后转外科手术。手术证实有瘘管形成,结合病理特点( 无肿瘤及感染证据,瘘管内壁为鳞柱混合上皮,其下有平滑肌纤维) ,可诊断为先天性左主支气管-食管瘘,而非感染等所致的后天性支气管食管瘘。
随访 讨论
讨论:先天性因素、感染、肿瘤或创伤等多种因素可导致气管、支气管食管瘘。先天性气管、支气管食管瘘常合并食管闭锁,其发生率在活产婴儿中为1∶ 4500 ~ 1∶ 2400,占消化道畸形的18. 3%。 关于本病的诊断: ①临床如出现咳嗽,反复肺部感染,进流食时呛咳即Ohno’s 征时要想到先天性气管支气管食管瘘的可能,但应排除会厌功能障碍导致的误吸,此种情况多见于有神经系统疾病的老年人,及时行气管镜和胃镜检查确诊。②经支气管镜和胃镜检查直接看到气管和食管之间的瘘口而确诊。③鼻饲管置于食管内,注入3 ~ 5 mL 稀释后的亚甲蓝,可经气管内吸出亚甲蓝,从而证实存在气管食管瘘,如果瘘口较小,可能气管镜会发现气管后壁有蓝色液体渗出而诊断。
