胆囊癌——低分化腺癌一例!
主诉 病史
患者,患者女,70岁,因“右上腹疼痛不适2月余,伴后背部放散痛”来院就诊。 病史:患者于2月前无开始出现腹痛,呈阵发性剧痛,逐渐加重,有右肩部放射痛,不伴发热、寒战、皮肤黄染,无进食后反酸,无嗳气。曾于我院急诊行抗炎等保守治疗效果不好,我院CT提示:1.胆囊壁不规则增厚伴强化,伴胰管、肝内胆管轻度扩张,胆囊炎可能大,胆囊癌待排,请结合临床及进一步检查。2.轻度肝硬化。3.左肾囊肿。4.腹腔多发钙化淋巴结。肿瘤标记物:甲胎蛋白(AFP) 6.05 ng/mL ,癌胚抗原(CEA) 2.40 ng/mL ,糖类抗原(CA125) 7.52 U/mL ,糖类抗原(CA199) 19.28 U/mL 。今再次来院就诊,因怀疑胆囊恶变,现拟“胆囊癌”收治我科手术治疗。
查体 辅查
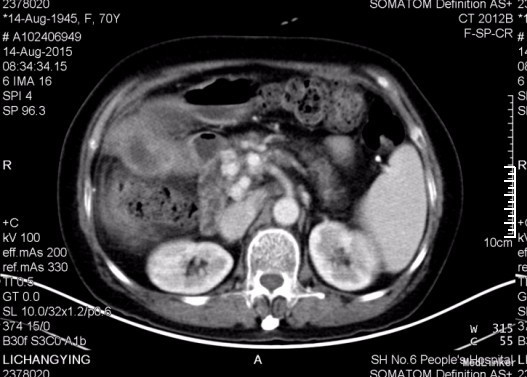
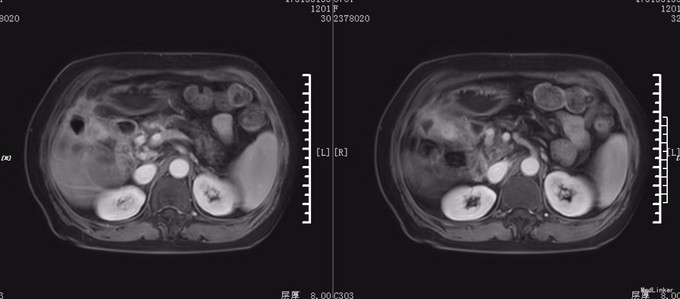
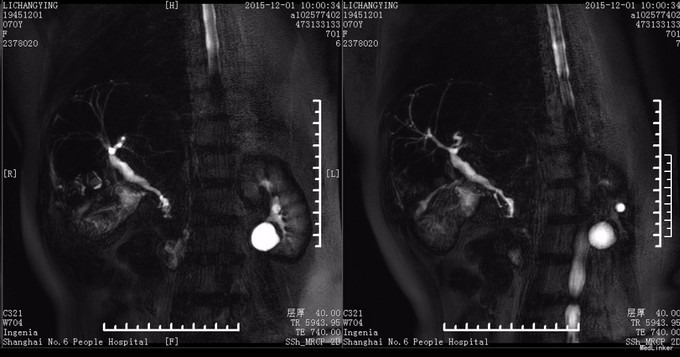
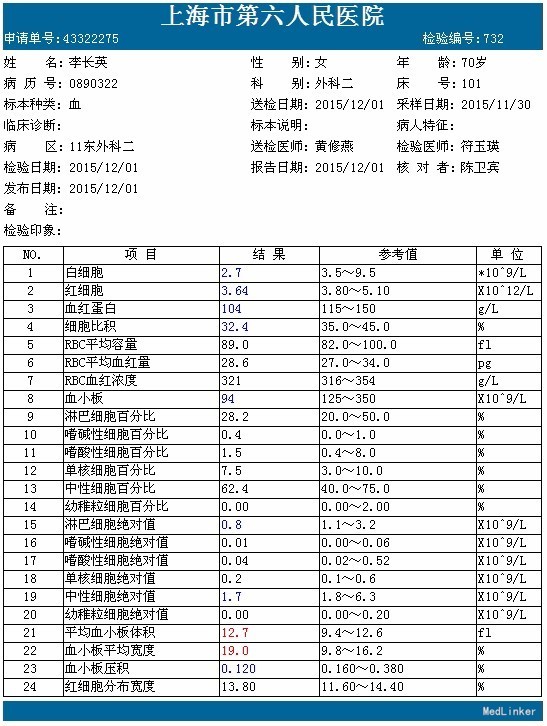
查体:神志尚清,腹部外形腹部外形无异常,腹壁柔软,右上腹轻压痛,全腹无反跳痛,肝脏肋下未触及,脾肋下未触及,未触及腹部包块,移动性浊音-,肠鸣音正常。脊柱、四肢:无脊柱畸形,无双下肢浮肿,四肢肌张力正常,左侧肢体肌力 Ⅴ级,右侧肢体肌力 Ⅴ级。神经系统:生理反射存在,病理反射未引出。未见其余特殊查体发现。 辅查:血常规:白细胞 2.7 *10^9/L ↓,血红蛋白 104 g/L ↓,血小板 94 X10^9/L ↓,中性细胞百分比 62.4 % 。生化:白蛋白 40 g/L ,谷丙转氨酶 16 U/L ,谷草转氨酶 22 U/L ,总胆红素 10.6 μmol/L 。肿瘤标记物:甲胎蛋白(AFP) 6.05 ng/mL ,癌胚抗原(CEA) 2.40 ng/mL ,鳞状上皮细胞癌抗原 0.90 ug/L ,糖类抗原(CA125) 7.52 U/mL ,糖类抗原(CA153) 11.35 U/mL ,糖类抗原(CA199) 19.28 U/mL ,神经元特异烯醇化酶 14.01 ug/L ,糖类抗原(CA242) 4.18 IU/ml ,糖类抗原(CA50) 14.35 IU/ML 。 上腹部CT:1.胆囊壁不规则增厚伴强化,伴胰管、肝内胆管轻度扩张,胆囊炎可能大,胆囊癌待排,请结合临床及进一步检查。2.轻度肝硬化。3.左肾囊肿。4.腹腔多发钙化淋巴结。 余无殊。

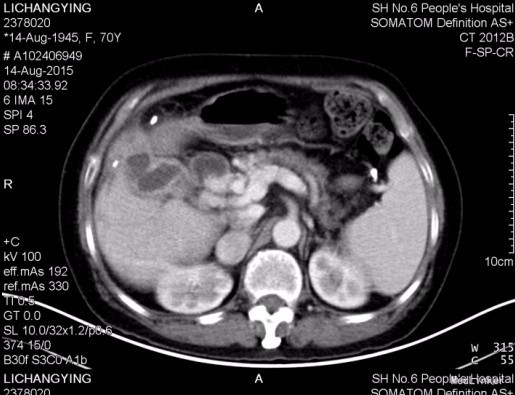
诊断 处理
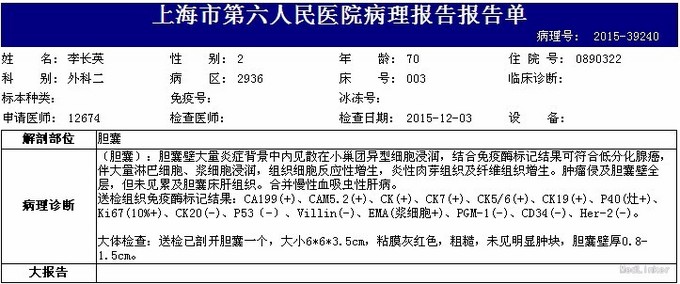
诊断:胆囊肿瘤可能。 治疗:患者入院后完善相关检查,全麻下行剖腹探查+广泛粘连松解+胆囊癌根治术,术中探查:少量腹水,胃、胰腺盆低等均未及异常,未见肿瘤转移。胆囊大小约10*6*6cm左右,壁厚约10mm,胆囊内数枚大小不等的结石,胆囊与周围大网膜、横结肠、胃、十二指肠等组织致密粘连,胆囊内无胆汁,胆囊肿块侵犯肝脏,胆总管直径约1.3cm左右,可及结石,肝十二指肠韧带及腹腔动脉干见数枚肿大淋巴结,肝十二指肠韧前方有一扭曲增粗的静脉,直径约1.0cm左右。决定行胆囊肿瘤切除+肝脏部分切除+胆总管切开取石+T管引流术。术中出血2000ml,输晶体2000ml,输胶体2000ml,输血悬红8U+冷沉淀10个单位,未见输血反应,术后安返病房,术后常规补液抗炎治疗,恢复佳。 术后病理:病理检查报告:胆囊 (胆囊):胆囊壁大量炎症背景中内见散在小巢团异型细胞浸润,结合免疫酶标记结果可符合低分化腺癌,伴大量淋巴细胞、浆细胞浸润,组织细胞反应性增生,炎性肉芽组织及纤维组织增生。肿瘤侵及胆囊壁全层,但未见累及胆囊床肝组织。合并慢性血吸虫性肝病。送检组织免疫酶标记结果:CA199(+)、CAM5.2(+)、CK(+)、CK7(+)、CK5/6(+)、CK19(+)、P40(灶+)、Ki67(10%+)、CK20(-)、P53(-)、Villin(-)、EMA(浆细胞+)、PGM-1(-)、CD34(-)、Her-2(-)。大体检查:送检已剖开胆囊一个,大小6*6*3.5cm,粘膜灰红色,粗糙,未见明显肿块,胆囊壁厚0.8-1.5cm。
随访 讨论
随访:患者自述无明显不适,一般情况良好。神清,两肺呼吸音清,未及明显干湿啰音。腹软,无明显肌紧张,无压痛、反跳痛。 讨论:此患者术后诊断为胆囊癌,胆囊癌常与胆囊良性疾患同时存在,最常见是与胆囊结石共存,结石的慢性刺激是重要的致病因素。胆囊癌应采取以手术为主的综合疗法。一般治疗包括全身支持,补充营养,增加饮食,症状发生与饮食有关时,可进低脂肪饮食。对于手术后病人应酌情辅以放疗和/或化疗以及中医中药等治疗,以延长生存时间。对合并有肝转移已切除或不能切除者,有采用肝动脉和/或门静脉化疗栓塞方法进行治疗,目前例数不多,还有待进一步验证。目前胆囊癌尚无标准化疗方案。常用的化疗药物包括紫杉醇类、铂类、氟尿嘧啶类、蒽环类、拓扑异构酶抑制剂等。那么问题来了,这个患者术后的辅助治疗方案?不知大家有没有更好的建议?
