脱髓鞘病变一例
主诉 病史
女,50岁。主诉:纳差、意识模糊1月,抽搐4天 7月无明显诱因出现纳差、精神萎靡、恶心,无呕吐,随之出现强哭强笑,无法正常交流。 当地医院就诊:胃肠功能紊乱,治疗7天无效,并出现失语。(辅助检查、治疗不详) 转上级医院:代谢性脑病,辅助检查示血Na↓,予纠正电解质等对症治疗。7-25Na:92.80mmol/L;7-27Na:121.25mmol/L。8-4开始,患者出现间断抽搐,每日3-4次,双眼向上凝视、小便失禁,意识丧失,四肢呈屈曲状,肌张力高。予镇静药物等可稍有缓解,但仍反复发作,同时四肢持续屈曲状,遂于8-8转我院。2014-8-8我院就诊 血常规:WBC:10.21*10^9/L,Neut:87.1%,HGB:96g/L,PLT:226*10^9/L。血生化:ALT:48U/L,TBil:5.8umol/L,Na:137mmol/L,K:2.9mmol/L,Glu:6.7mmol/L,Cr:61umol/L。入我院后患者仍间断抽搐,四肢屈曲,肌张力高,力月西镇静后可有所缓解,神志欠清,仅可眼神与家属交流,无法言语,间断喊叫。 既往:20年前因产后大出血休克,于当地医院抢救后好转,但产后无乳、闭经,当地医院诊断Sheehan综合征。 2011年开始每年6-7月均会无明显诱因出现纳差、上腹部不适,当地医院诊断低钠血症,予补钠治疗好转。
查体 辅查
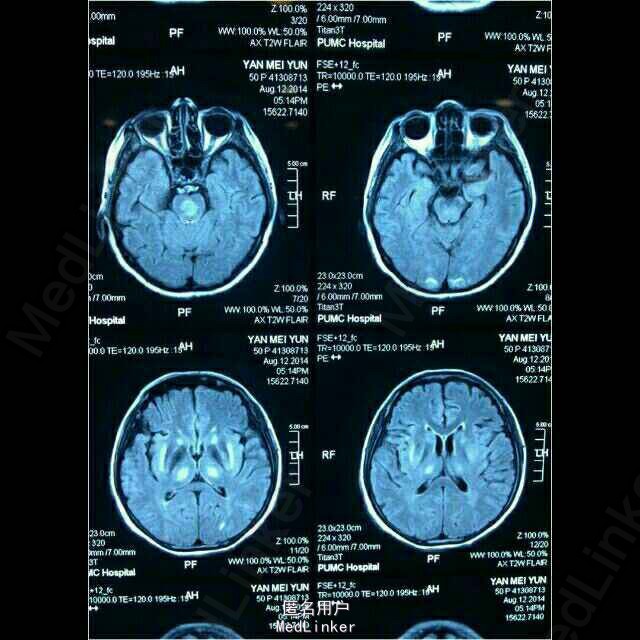
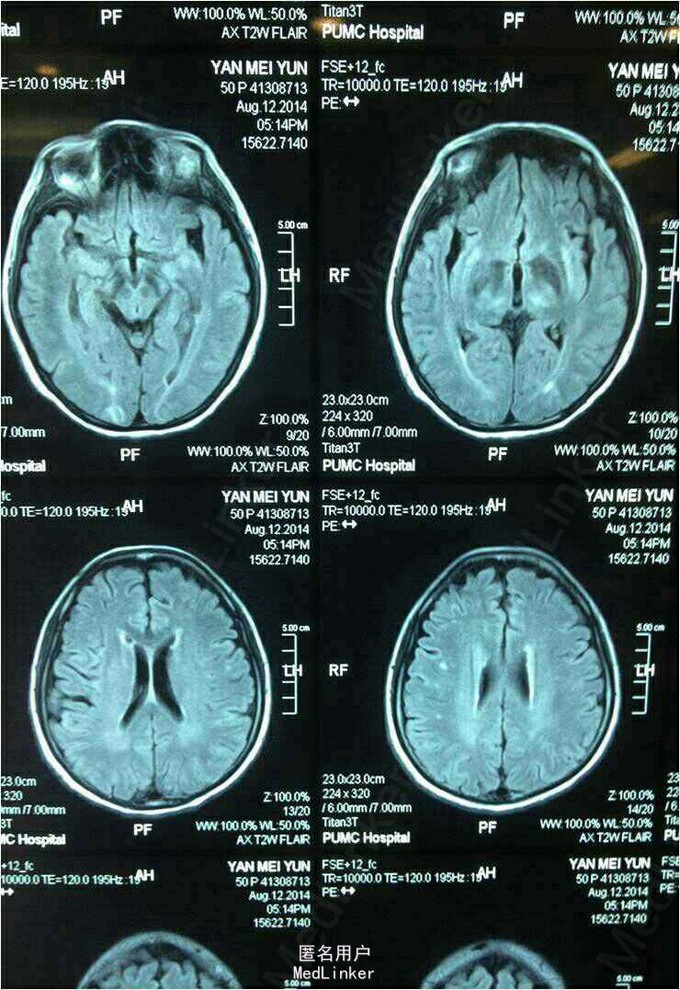
头核磁结果: 脑内多发异常信号,渗透压性脱髓鞘综合征? 头MRA未见明显异常。
诊断 处理
诊断:脱髓鞘病变 脑桥、桥外髓鞘溶解 Sheehan综合征 诊治经过:予补液、胃肠营养,纠正电解质紊乱等对症支持治疗。间断予力月西镇静。继续Pred2.5mg qd,LT450ug qd治疗Sheehan。纠正低钾,完善鞍区核磁。
随访 讨论
渗透性脱髓鞘综合征(ODS),也称渗透性髓鞘溶解综合征(OMS)分为脑桥中央髓鞘溶解症(CPM),脑桥外髓鞘溶解症( EPM)。 ODS是一种少见的急性非炎性中枢脱髓鞘性疾病,主要是由于慢性低钠血症时脑细胞已经适应了一种低渗状态,此时一旦给予迅速补钠,血浆渗透压迅速升高造成脑组织脱水而继发脱髓鞘。 临床症状与影像学表现不同步,往往有1~2周甚至更长的时间差,容易造成误诊、漏诊而延误病情。 依病灶的大小、定位,轻者可以毫无症状,重者会出现昏迷。 1、CPM表现为四肢瘫和不同程度的脑干功能障碍,如假性延髓麻痹,偶有闭锁综合征、缄默症。 2、EPM主要表现为运动障碍、肌张力障碍、帕金森综合征等。 若存在快速纠正低钠的病史,症状常在血Na纠正后2~7天内出现。 ODS常伴有精神症状,如行为异常、认知和情感障碍、紧张、情绪不稳、缄默、兴奋、妄想、幻觉等,提示额叶受损。 CT:脑桥中央或脑桥外病灶处的低密度影,但CT不能反映疾病的真实程度。 MRI:脑MRI对本病具有十分重要的诊断意义,能更好地反映病灶的数量和程度。早期可无异常,出现症状后1周DWI上可发现高信号。急性期表现为对称的T1WI低信号,亚急性期可能是由于内皮细胞受损所致的微出血而显示T2WI高信号。FLAIR显示病灶高信号更清楚,能更好地显示临近脑脊液的病灶,应作为常规检查。 目前尚缺乏有效治疗ODS的方法,已报道有甲状腺释放激素(TRH)、类固醇激素、血浆置换、免疫球蛋白及高压氧疗法等。但仅为个案报道。 目前建议临床以积极处理原发病、加强支持疗法、功能康复锻炼、良好护理等综合治疗为主。关键是要识别危险因素、防止过快纠正低血钠以预防神经功能受损,尤其是严重的慢性低钠血症。 预后:早期报道的CPM在住院3个月后几乎100%的死亡,近年来有一些遗留轻度神经功能缺损而存活或完全康复的报道。一般认为1/3可完全康复,1/3遗留一定的神经功能障碍,1/3死亡。从神经影像学的角度出发,MRI上病灶的消退时间长于病程。MRI异常存在与否,与本病预后无关。在随访中发现MRI信号可以减少、全部消失或者终生存在,而ADC值的异常与临床表现之间具有密切关系,故DWI有助于早期预测ODS预后。
