成人特发性肺含铁血黄素沉着症(IPH)
主诉 病史
患者,女,58 岁,农民,3 年前无明显原因出现咯血,鲜红色,每次 5 ~ 10 ml,伴咳嗽、咳痰,偶有发热,无胸痛、喘息、闷气、呼吸困难等,于当地医院完善 CT 检查示“双肺弥漫性病变”,给予头孢类抗生素后好转;但此后间断反复发作,半个月前无特殊诱因再次出现以上症状,咯血量较大,每日约 300 ml,伴发热,体温 37. 0 ~ 38. 0 ℃,伴胸闷、呼吸困难,端坐位呼吸。于外院按肺部感染给予头孢曲松联合左氧氟沙星治疗 7 d,效果差,呼吸困难加重转入我科。既往史无特殊,无结核、支气管扩张症、冠心病等病史,无药物及特殊食物过敏史,无类似疾病家族史。
查体 辅查
查体双肺呼吸音低,可闻及广泛的湿性啰音,心脏查体无异常,腹平软,全腹无压痛、反跳痛,肝脾肋下未触及,肾区无叩击痛,移动性浊音阴性。余系统检查未见异常。实验室检查:红细胞计数 2. 21 × 1012 / L,血红蛋白 70 g / L,血细胞比容(HCT)19. 2% ,pH 7. 505,血氧分压(PaO2)53. 9 mm Hg(1 mm Hg = 0. 133 kPa),二氧化碳分压(PaCO2)55. 6 mm Hg,血氧饱和度(SaO2)90. 2% 〔鼻导管吸氧,吸氧浓度(FiO2)30% 〕。肝、肾功能正常。抗核抗体(ANA)、抗中性粒细胞胞浆抗体(ANCA)、抗可溶性抗原抗体(ENA)谱全套、肿瘤标记物、痰培养及病理无异常。尿常规和便常规均无异常。结核抗体、结核菌素试验(PPD)阴性。肝、胆、胰、脾、双肾、子宫附件及心脏彩超均无阳性发现。肺部 CT 示双肺透亮度弥漫性减低,呈毛玻璃样改变,双肺内见弥漫片状密度增高影,纵隔内可见多发结节状肿大淋巴结影。气管镜活检组织病理检查示:肺组织内肺泡腔部分融合扩张,普鲁士蓝染色阳性,腔内见较多含铁血黄素细胞,灶性肺泡上皮增生,间隔增宽,纤维组织增生,碳尘沉积,可见慢性炎性细胞浸润。
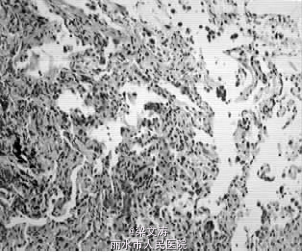

诊断 处理
依据病史、症状、体征及实验室检查结果排除结缔组织病、肿瘤、结核、寄生虫感染、心血管疾病及过敏性肺泡炎等可导致弥漫性肺出血的相关疾病,确诊为 IPH。给予甲泼尼龙 40 mg,3 次/d,静脉注射,维持 10 d,患者呼吸衰竭及咯血症状较前明显好转;此后逐渐减量至 40 mg,1 次/ d,静脉注射,患者仍反复咯血,后联合硫唑嘌呤 100 mg,1 次/ d,口服。治疗 2 周后患者咳嗽、咳痰、咯血及呼吸症状明显好转,肺部 CT 亦提示片团状渗出影较前明显吸收。出院后改用泼尼松 50 mg,硫唑嘌呤 50 mg,1 次/ d,口服。门诊随访 2 个月病情稳定。
随访 讨论
由于缺乏 IPH 大规模前瞻性研究,IPH 患者的短期及长期预后至今仍不确切。已有的小样本回顾性研究认为 IPH 平均生存期为 2. 5 年,但也有学者提出长期小剂量激素或其他免疫抑制剂治疗可改善预后,使 86% 的患者获得至少 5 年的生存期。IPH 死亡原因多为大量肺泡出血导致的急性呼吸衰竭或长期严重肺间质纤维化导致的肺源性心脏病及慢性呼吸衰竭。相对于儿童及青少年,成人的患病率低,病情相对较轻,病程较长,预后相对较好,但由于临床医师对成人 IPH 认识不全面常导致漏诊、误诊,滥用抗生素以致延误病情致使患者病情恶化,到目前为止对 IPH 发病机制的研究仍处于假说阶段,无特异性治疗方案,因此内科医师尤其是呼吸专科医师应在该病的接诊及随访过程中高度重视。
