下载或打开 医联APP 查看完整评论
立即下载
打开APP
腹主动脉瘤破裂合并消化道出血?肠瘘?
主诉 病史
主诉:腹痛两天,意识丧失一小时。 病史:入院两天前开始出现脐周持续性疼痛,解黑便一次,恶心欲呕。入院前自觉腹痛加重来院就诊,就诊期间突发意识不清,心率快,血压低,四肢湿冷,考虑休克,予扩容,升压等治疗后神志转清,随后再次出现神志不清,予心肺复苏,血压低,胃管引出红色液体,快速补液后急行全腹CT提示腹主动脉瘤并穿透性溃疡,不全小肠梗阻。行腹部CT后患者再次出院神志不清,血压测不出,考虑腹主动脉瘤破裂,送手术室行腹主动脉瘤腔内支架隔绝术。
查体 辅查
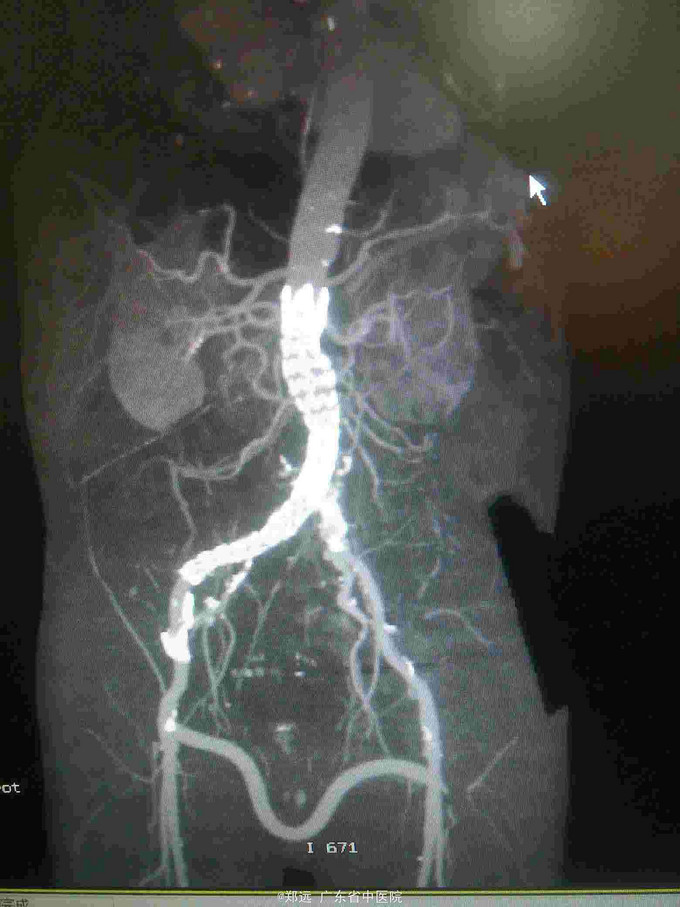
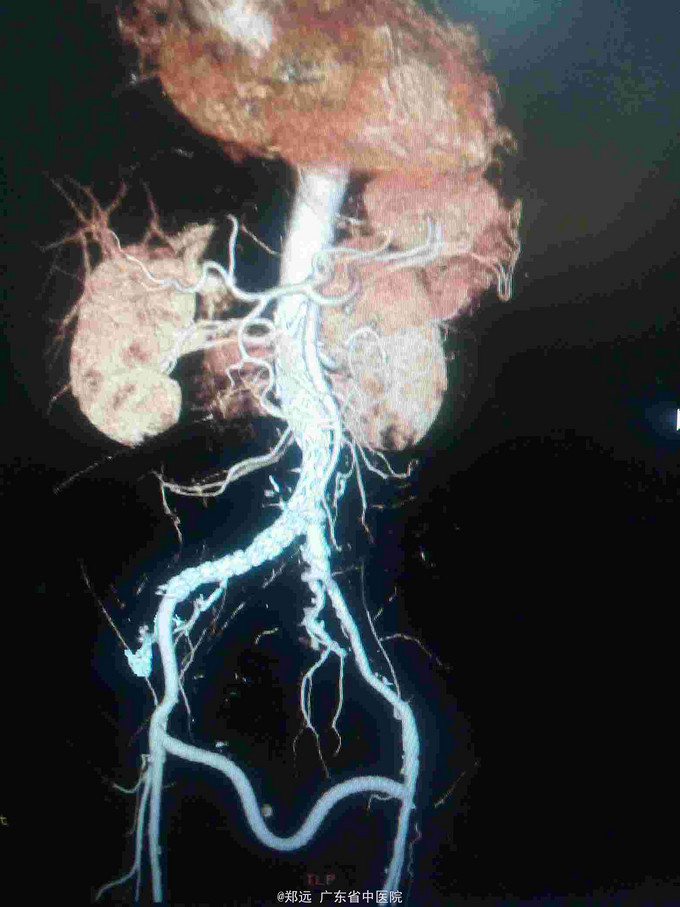
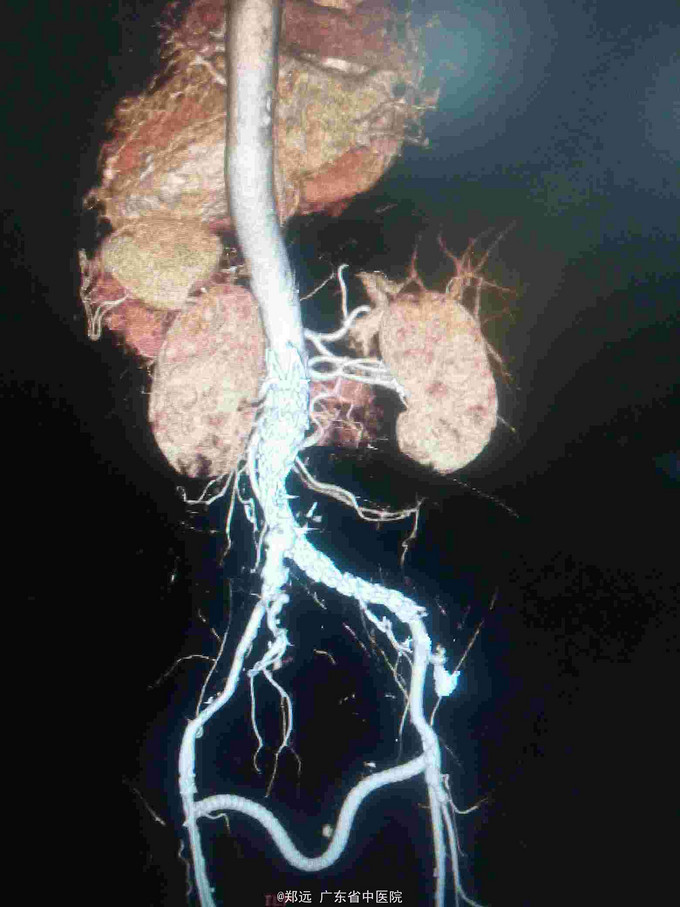
查体:留置胃管引出大最红色血性液体。腹部移动性浊音阴性。 腹部CT:腹主动脉瘤并血栓,穿透性溃疡形成。
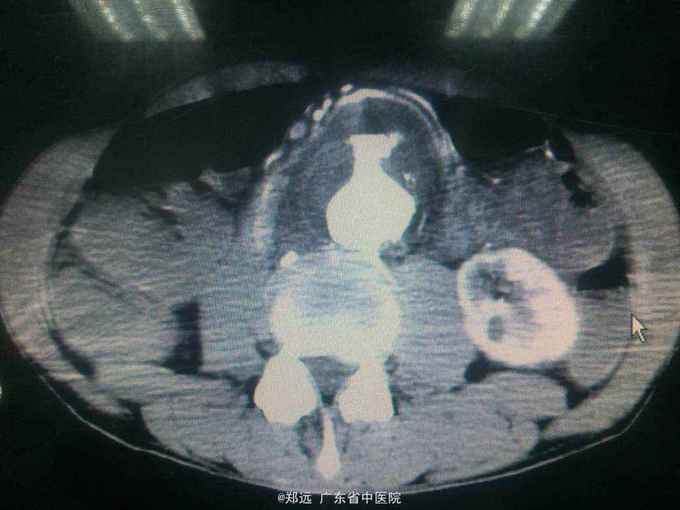
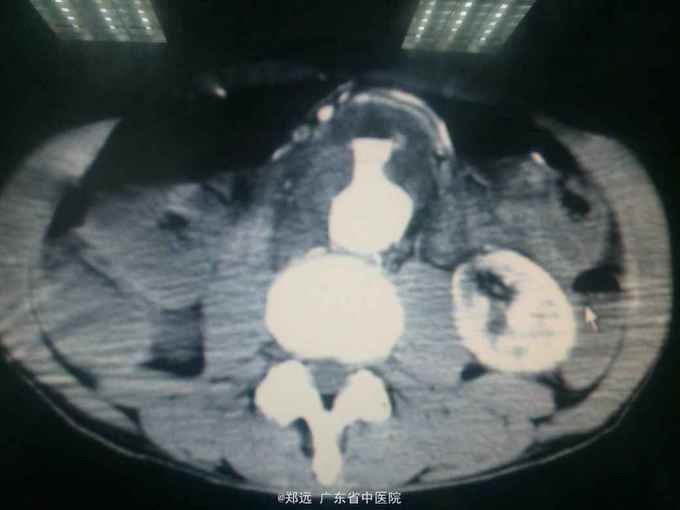
诊断 处理
诊断:腹主动脉瘤破裂合并消化道出血?肠瘘? 治疗:因患者家属考虑接受手术时间较长延误病情,至送入手术室时病人血压维持在50/25mmhg左右,心率150-170次/分,予快速大量输液输血及反复静推去甲肾上腺素等均无反应,一度拟放弃手术。急行腹主动脉造影提示腹主动脉破裂,立即置入腹主动脉-髂动脉AUI支架,造影显示腹主动脉破口已封闭,输血后患者血压可回升到正常范围。行左右股动脉搭桥转流。再经左股动脉置入动脉导管封堵器堵闭左髂总动脉开口。术中胃管引出红色液体量约2500ml,同时行胃镜见食道及胃部未见出血灶,十二指肠球部不停有血液溢出。术毕当日肛门排出大量暗红色血便约1500ml。术后继续予输血及抗感染等治疗。术后出现ARDS予呼吸机辅助后可脱机。
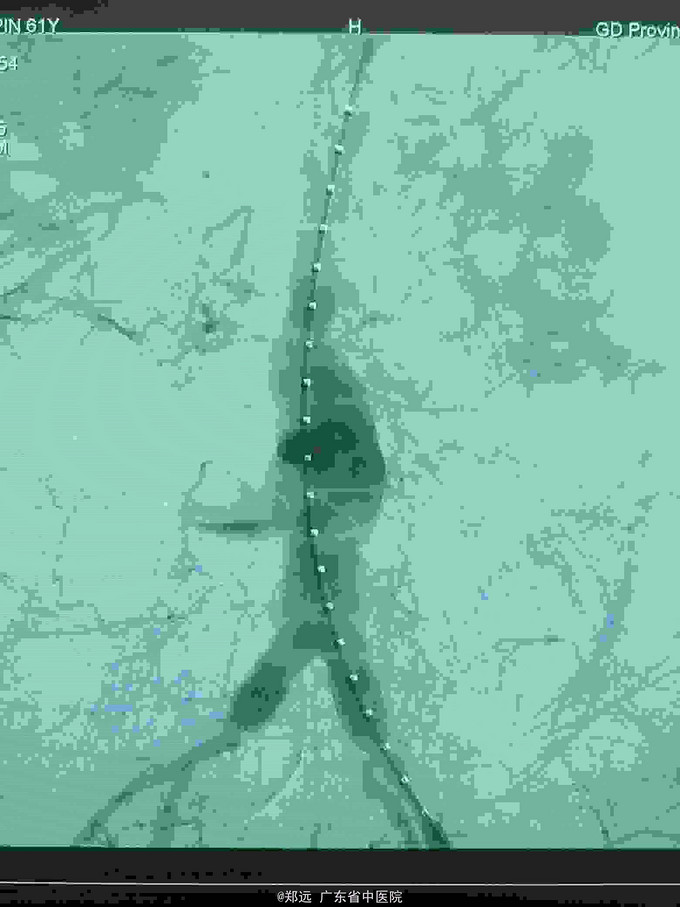

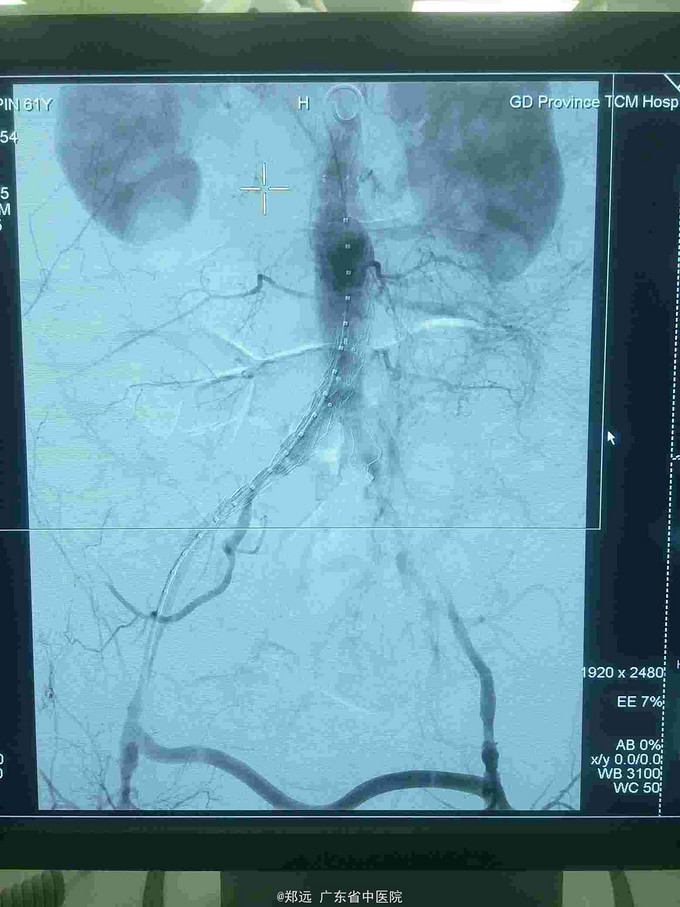
随访 讨论
本例病人以为苏醒机会不大,没想竟无明显脑损伤。术中证实为腹主动脉破裂时即选择可以最快完成封堵的AUI支架先封闭破口再行股股转流。术后考虑腹主动脉小肠瘘,加用善宁治疗,但这一诊断结果仍觉有疑惑。
发布于 16-01-20 23:07
