胰十二指肠切除术后胃排空障碍
主诉 病史
主诉:胰十二指肠切除术后25天,反复恶心、呕吐5天。 病史:患者两月前因“反复右上腹疼痛2月余”在我院消化内科住院就诊,入院后化验血指标未见明显异常,腹部超声显示:1壶腹部实行病变,累计胆总管末端,胰管2mm,胆囊增大,肝外胆管扩张、肝内胆管轻度扩张;2肝右叶小囊肿。超声内镜见十二指肠乳头稍增大,形态尚正常,未见明显糜烂、溃疡。考虑胆总管下段占位:乳头状瘤?MRI平扫+增强:1肝内多发囊肿;2肝内外胆管明显扩张,肝门部可疑肿大淋巴结;3慢性胆囊炎。外科会诊后转入外科继续治疗。行胰十二指肠切除术,手术顺利,术后恢复尚顺利,术后病理显示为:十二指肠壶腹部腺癌,中分化,浸润深肌层,胃切缘、十二指肠切缘、胰腺切缘、胆管切缘均未见肿瘤组织,胃周淋巴结(0/8),胰周淋巴结(0/18)、胆管周围淋巴结(0/4),送检“十六组淋巴结”(0/7)未见癌转移。术后25天,出现反复恶心、呕吐5天。
查体 辅查
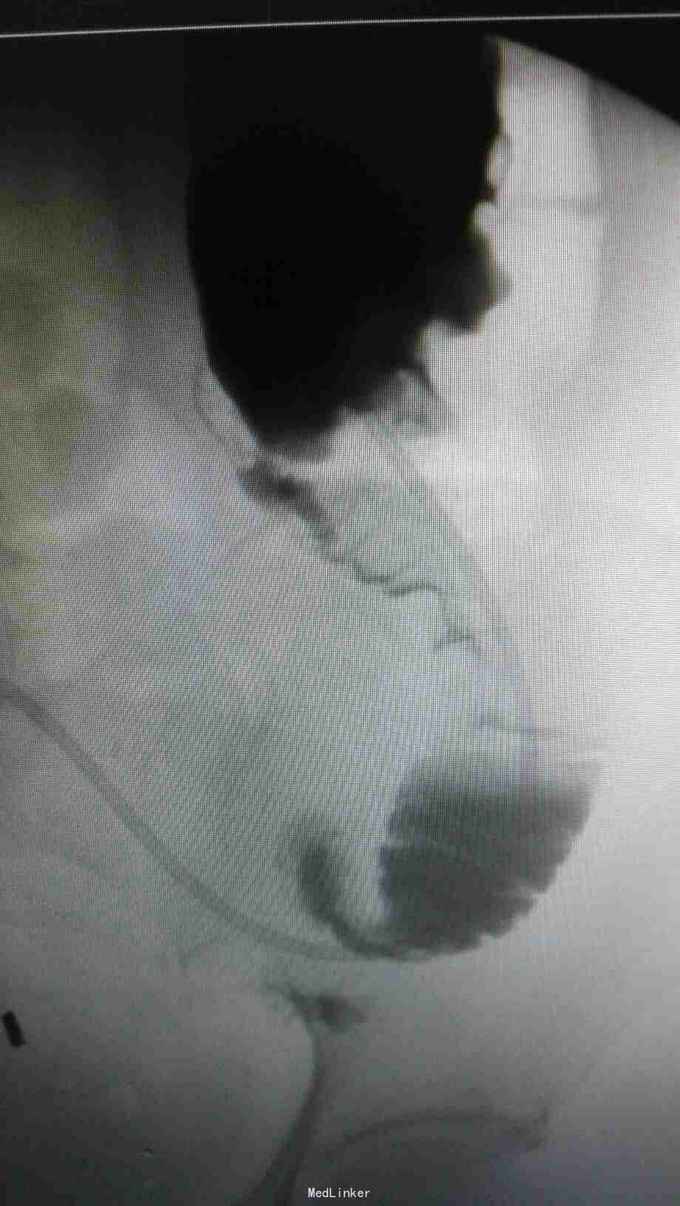
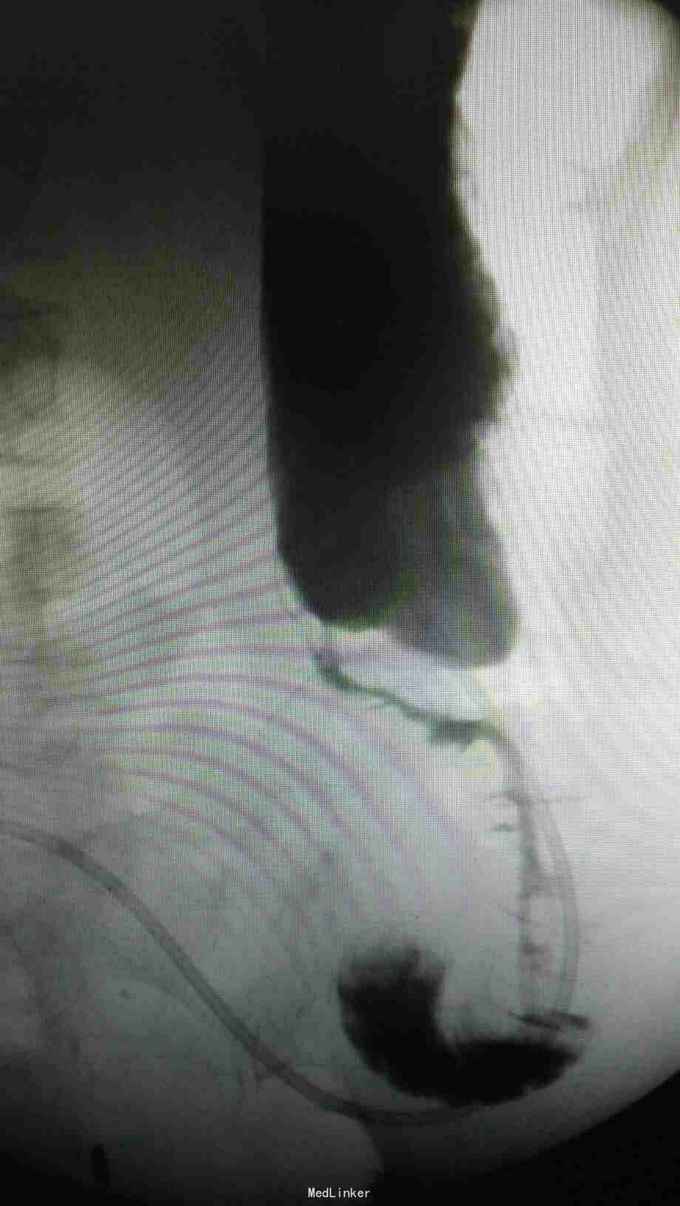
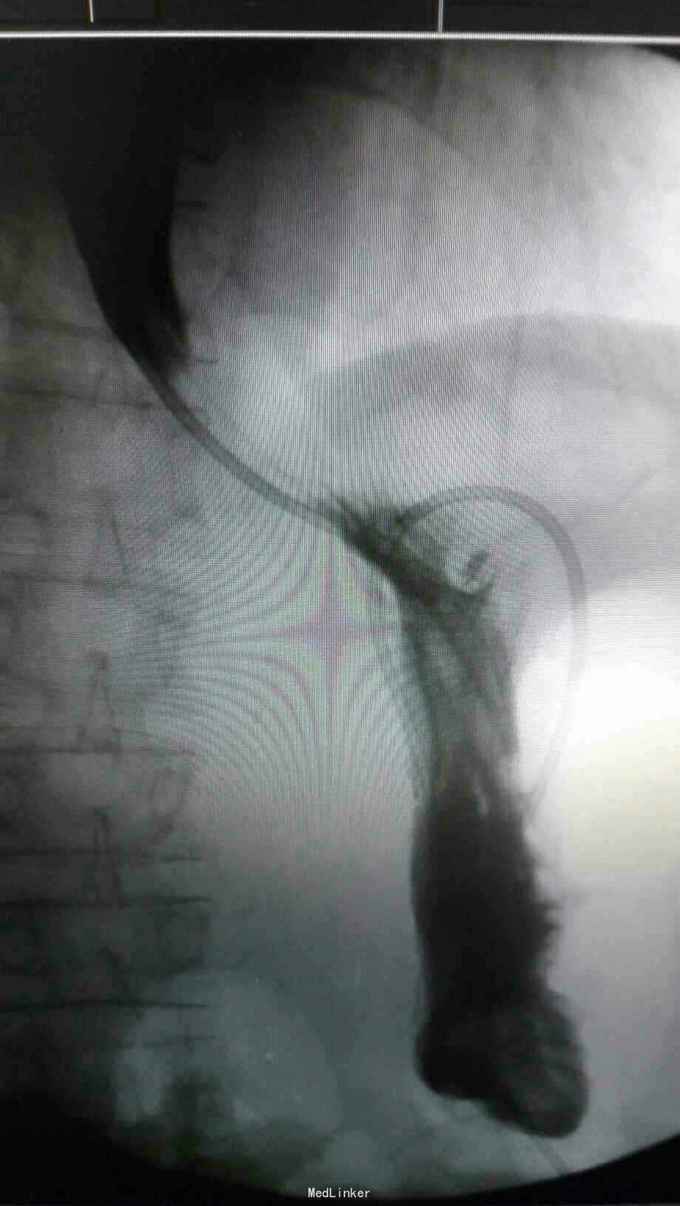
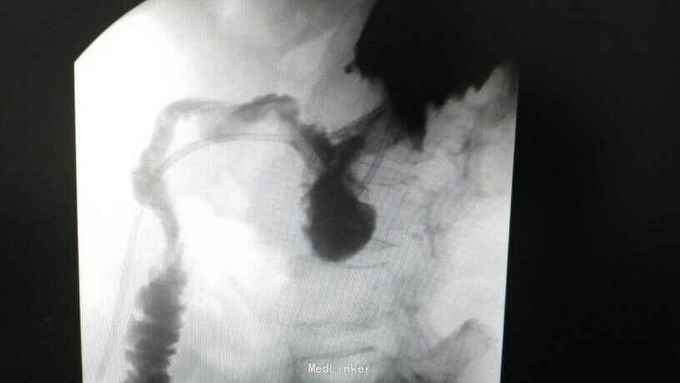
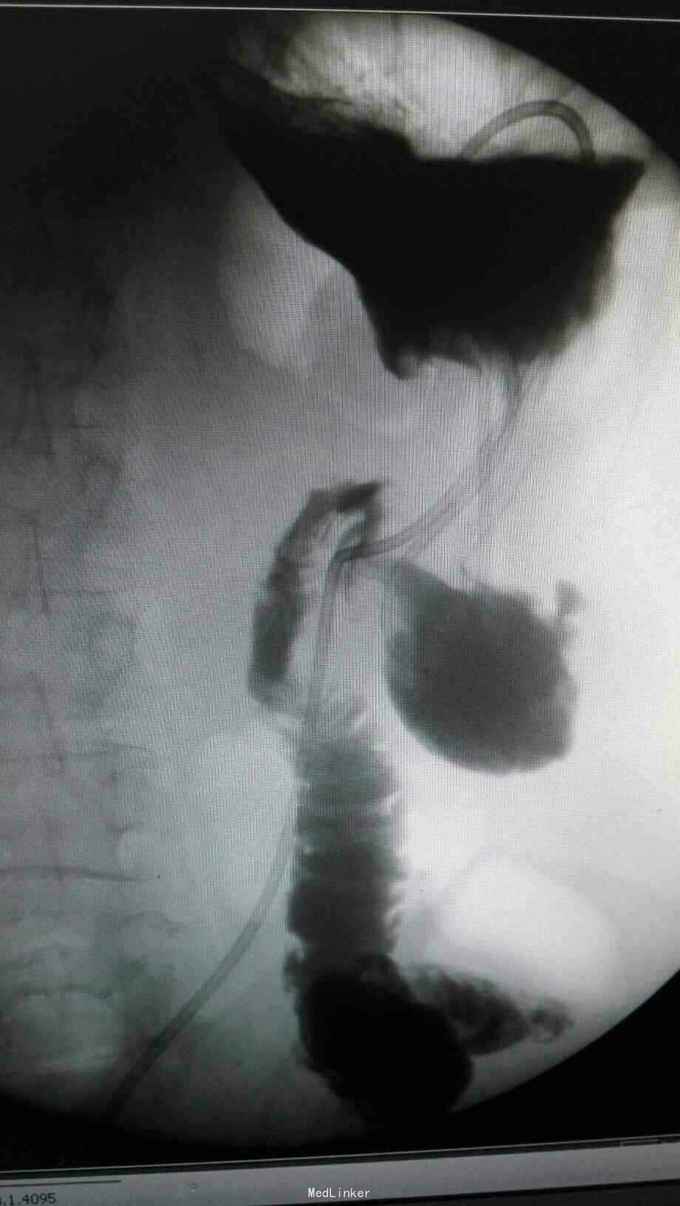
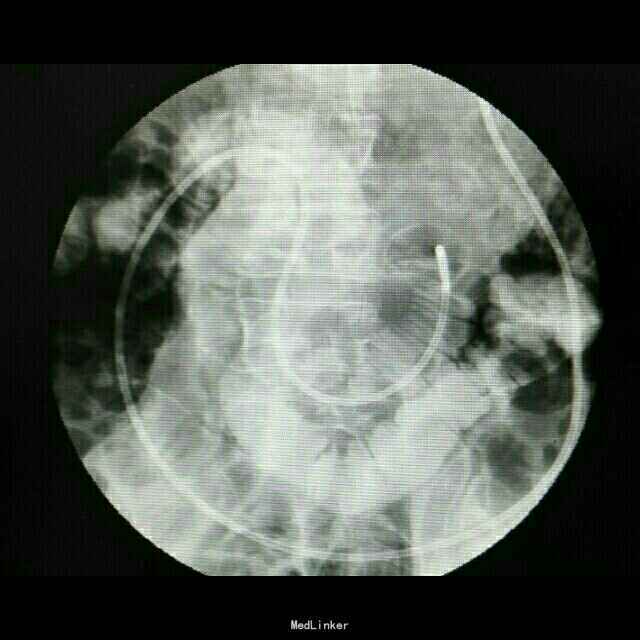
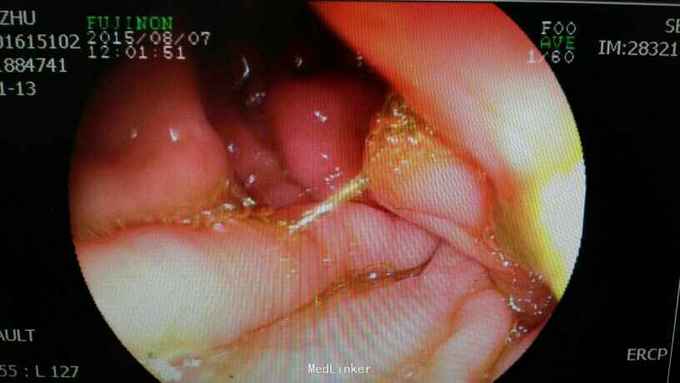
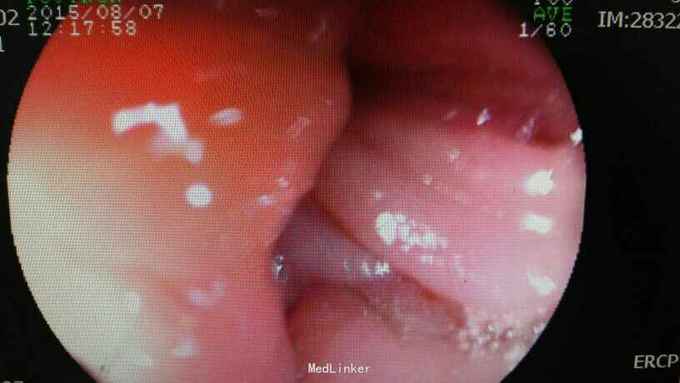
查体:入院后查体腹部平软,未见胃肠型,上腹部正中部可见20cm陈旧性瘢痕,腹部无压痛及跳痛,无肌卫;叩诊鼓音,肝脏及脾脏肋下未及;肝肾区无叩击痛,移动性浊音阴性,肠鸣音弱,1-2次/分。 检查:本次入院后查:WBC:9.2*10^9/L,Na:132mmol/L,余指标基本正常。电子胃镜:胃大部切除术后改变(毕II)吻合口粘膜充血水肿明显,直径约1.2cm,分别尝试进入输入袢及输出袢,见肠腔无明显狭;上腹部增强CT:1胰十二指肠切除术后;2肝脏多发小囊肿;3腹腔内未见明显感染及肿瘤转移征象。上消化道造影:残胃形态、扩张可,未见明显潴留液,蠕动较弱,中远部充盈不佳,胃小肠吻合口宽约1.2cm,未见狭窄及碘水渗漏。胃排空较慢。

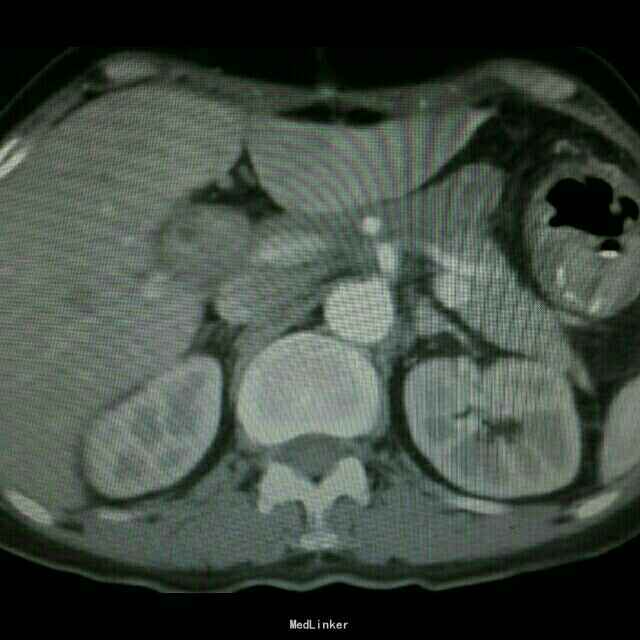
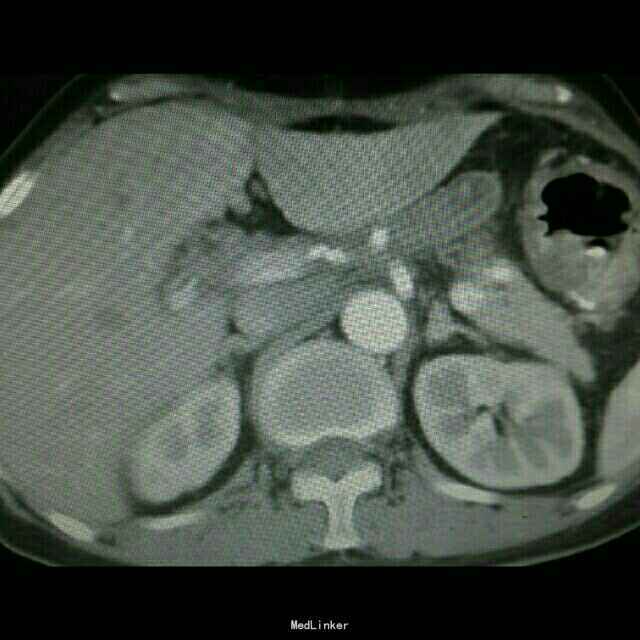
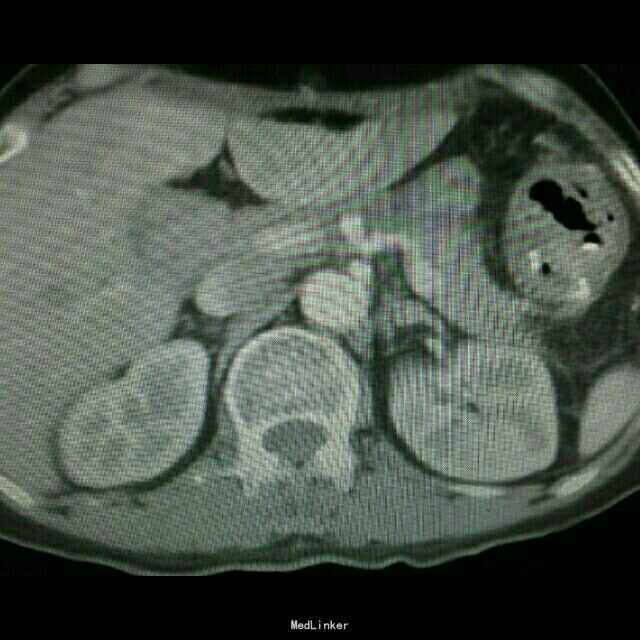
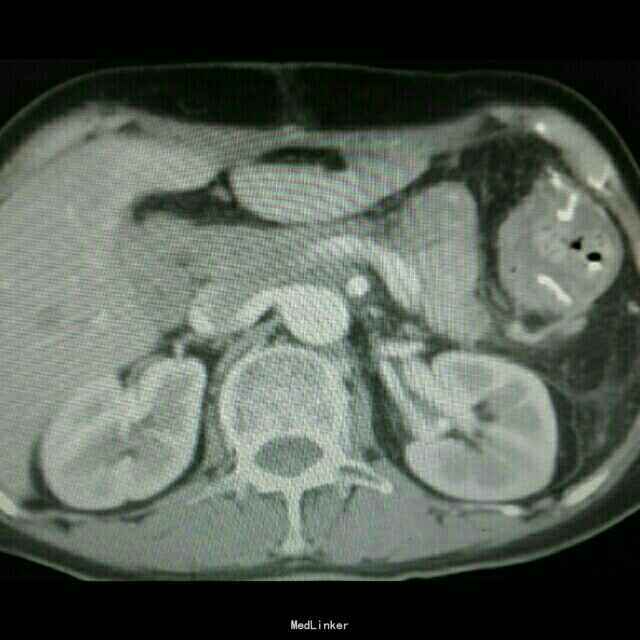
诊断 处理
诊断:术后胃排空障碍。 治疗:给予胃肠减压,肠外营养支持,放置空肠营养管后过渡至全场内营养支持,同时给予护胃、促进胃肠动力、纠正水电解质紊乱等治疗,患者23天后胃肠功能恢复,逐渐有流质饮食过渡到半流,无恶心、呕吐,无腹胀、腹痛等不适,嘱出院后继续休养,根据饮食情况逐渐过渡到正常饮食。
随访 讨论
随访:患者1月后门诊复查,进食尚可,未诉明显不适。 讨论:功能性胃排空障碍又称胃瘫,是以胃排空障碍为主要症状的胃功能紊乱综合征,不伴有胃的器质性病变。常见于胃肠手术之后,也是胰十二指肠切除术后常见的并发症之一。国内外文献报道胰十二指肠切除术后胃瘫发生率为8%~45%多发生于术后7~14天拔除胃管开始进流食后,大部分患者上腹部出现逐渐加重的饱胀感,可伴恶心和呕吐,呕吐出大量胃内容物后症状可缓解,一般禁食可使症状缓解,多数患者需再次插入胃管行胃肠减压行胃镜或钡餐检查提示胃的流出道无梗阻,胃镜下可见部分患者的吻合口水肿,X线检查表现为胃内大量潴留液、胃蠕动减弱或消失胃瘫的发生机制并不清楚,但目前认为是由多因素相互作用引起。本病的可能机制及影响因素有:1)手术创伤。2)手术过程中胃肠间神经连接被切断造成胃肠运动不协调。3)手术应激。4)异常胃电活动,胃电节律紊乱使胃产生逆向移行性慢波,胃收缩运动乏力或减弱,发生胃排空障碍。5)异常的胃肠激素作用,如PPPD术后引起血中胃动素浓度降低,也有学者认为是缺少荷尔蒙的刺激。6)术中损伤 或机体的应激状态使迷走神经紧张性降低。7)不同手术方式的影响:多数学者认为保留幽门的胰十二指肠切除术(PPPD)可使胃瘫的发生概率增加。但近期国内外的一些大样本的回顾性研究及前瞻性临床试验表明,是否保留幽门和FDGE的发生之间没有显著的统计学联系。 治疗主要采用:放置空肠营养管,禁食及持续胃肠减压,药物首选5-羟色胺(5-HT)受体拮抗剂,如西沙比利。回复时间具有个体差异。
