腹部大汗腺癌伴腋窝淋巴结转移
主诉 病史
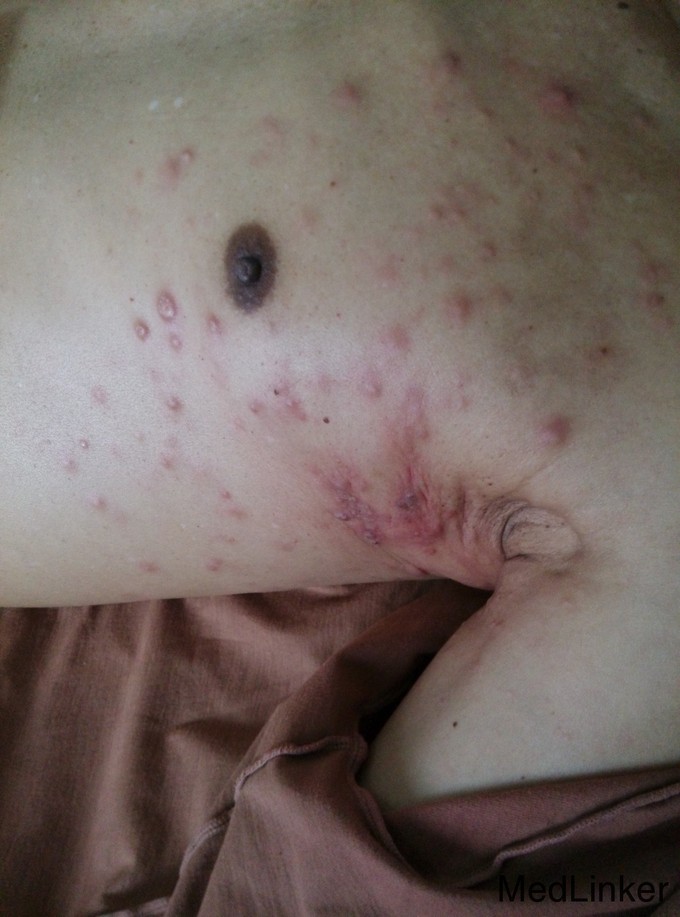
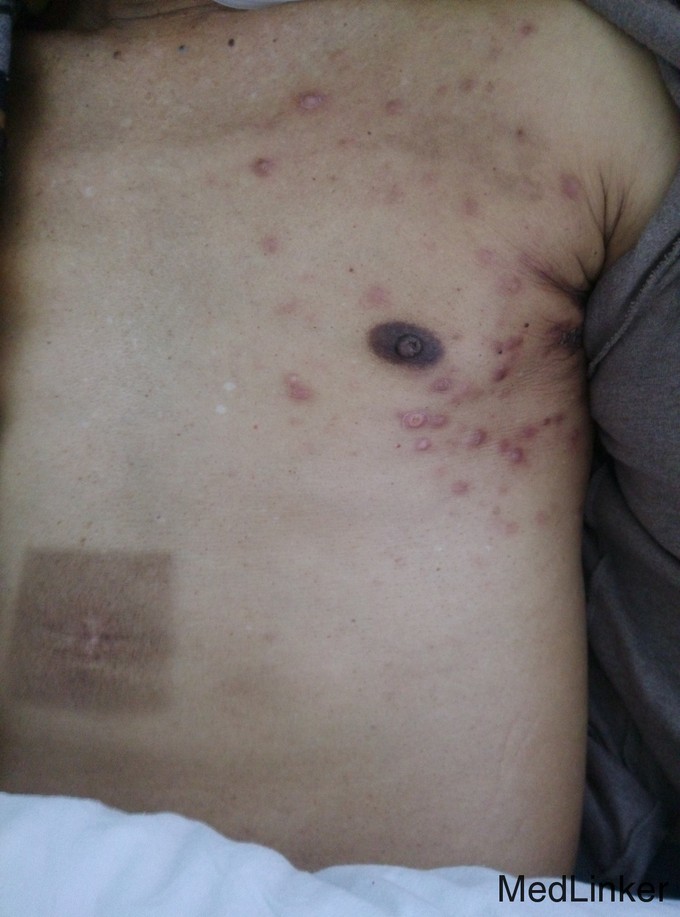
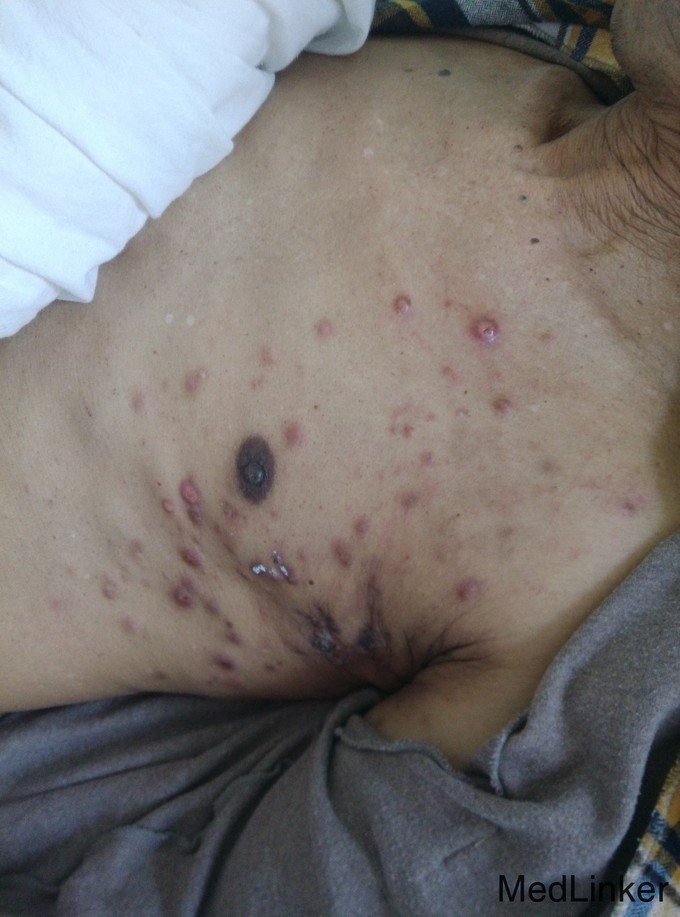
患者,男,57 岁, 主诉:下腹部肿块切除4个月,双侧腋窝肿块、全身浮肿2个月 现病史:患者2014年4月发现下腹部包块,进行性增大,仅2月时间就从3CM增大至6CM, 2014年6月在当地卫生院就诊,行肿块切术手术,术后病检示"(腹壁)汗腺癌"。湖北省肿瘤医院病理切片会诊结论"(腹壁)汗腺癌"。给与腹壁包块手术野瘤床区放疗27次,54GY,放疗于2014年8月上旬结束。其间患者出现间断发热,体温38~39℃,干咳,有少许白痰,同时发现上胸部出现散在无痛红色的结节,进行性增大;,到多家医院就诊给与对症处理,症状无缓解,又出现双侧腋窩肿块,间断黑便,并出现全身浮肿,遂来我院就诊。起病以来精神食欲差,大便正常,小便黄。既往史、家族史无特殊。
查体 辅查
体格检查:T36.7℃,R18次/分,P86次/分,BP116/72mmHg,神清,步入病房,皮肤巩膜无黄染,左锁骨上可触及明显肿大淋巴结(5*5*3cm),双侧腋窝触及包块(5*8*5cm),质硬固定、无压痛。剑突下腹壁可见一约5cm的陈旧手术疤痕,右侧下腹部见一长约10cm陈旧手术疤痕,双肺呼吸音粗,未闻及啰音;心率86次/分,律齐,未闻及杂音;腹平软,无压痛,肝脾肋下未及,双下肢不肿。 辅助检查:阳性结果如下 粪便隐血1+,HB62g/l、白蛋白24.2g/l,7月16日腹部CT:肝多发低密度结节影;左肾上腺转移瘤,腹膜后多发淋巴结转移。9月15日复查腹部增强CT示:肝脏多发低密度结节影较前无明显变化(与7月16日片对比);左肾上腺转移瘤(2.1cm*1.4cm);腹膜后多发淋巴结转移较前增多增大(大者2cm);双肾多发结石;左肾囊肿较前无明显变化;胃窦部胃壁稍厚。
诊断 处理
诊 断:腹壁汗腺癌广泛转移; 治疗经过:入院完善相关实验室检查,行腋窝肿块穿刺活检。病理报告:(左侧腋窝淋巴结)转移性恶性肿瘤。考虑来源于汗腺。免疫组化:ER(-),PR(-),Her(-),CK高(+),Calponin(+),P63(-),CgA(-),Ki67,LI20%。明确诊断:汗腺癌晚期广泛转移。给与GP方案化疗,化疗耐受良好,2015年1月完成6周期后疗效评价:部分缓解。至2015年5月再次出现胸部结节、全身浮肿、发热等症状进行性加重,入院给与TP方案化疗2周期,病人化疗耐受差,病情进展,放弃治疗自动出院。随访至2015年9月在家死亡。
随访 讨论
大汗腺癌是起源于大汗腺上皮组织的恶性肿瘤,临床上较为少见。由于大汗腺癌对放化疗等常见恶性肿瘤治疗手段并不敏感,故无标准治疗方案。手术治疗是当代医学治疗大汗腺癌的主要手段。 汗腺癌是比较少见的皮肤附件恶性肿瘤,多为单发结节且质地坚实,好发于头、颈、胸、会阴及下肢等部位,病程发展多甚缓慢,转移主要经淋巴道、血道播散,肺转移为最多见。本例为胸部皮肤。根据组织病理特点,大汗腺癌分为5 型 :① 未分化型:胞浆淡染或深伊红色,分别呈小多边形或梭形。癌细胞有明显异型,排列成条索状或斑块状,有形成腺体倾向,不见PAS 染色阳性物质。② 分化型:胞浆淡染的细胞较大,呈大多边形或立方形。癌细胞相互交织,呈结节状排列,倾向于形成腺腔或囊腔。部分癌细胞内含有PAS 染色阳性物质。③ 腺型:立方形或柱状上皮细胞形成腺腔,腺上皮细胞和腺腔内均见PAS 染色阳性物质。④ 黏液表皮样型:由不典型鳞状细胞巢及含有透明黏液或富于颗粒的柱状细胞组成。⑤ 湿疹样癌型:癌细胞侵袭局部表皮。本例以胸部肿块就诊,病情进展快,广泛淋巴结转移,诊断主要依靠病理诊断。 通过本病例可以总结以下经验:① 临床上一旦发现皮肤异常结节,特别是质地硬,无毛发生长,有增大趋势,表皮溃烂、出血等现象者,应及时就医并做切除活检。② 确诊为大汗腺癌后,应以广泛的手术切除为主,切除范围以距离肿瘤周围3 ~ 5 cm 为宜 ,如发生转移可一并行淋巴结切除术,术后补充放疗 ,局部病灶控制有帮助。本病例即使在病情出现广泛淋巴结转移,术后存活15个月亦未出现局部复发。③ 尽管对大汗腺癌的放化疗等治疗尚无定论,但术后放化疗可能有助于稳定大汗腺癌的病情。吉西他滨可能对该病有效,但有待更多的临床病例来验证。
