子宫内膜癌1例
主诉 病史
主诉:绝经15年,阴道不规则流血3个月余。现病史:患者15年前自然绝经,绝经后无异常阴道排液。3个月余前无明显诱因开始出现阴道流血,表现为少量咖啡色分泌物,无阴道排液,无腹痛、腹胀等其他不适,就诊省人民医院行彩超检查提示宫内膜增厚约1.8cm,回声不均。患者未重视,未进一步诊疗。后仍然阴道不规则流血,量少,半个月前转诊于我院,行分段诊刮术,术后病理提示子宫内膜样腺癌。患者自起病以来,无阴道排液,无白带增多,无腹痛、腹胀,体重近期无明显改变。
查体 辅查
妇科查体:外阴:发育正常。阴毛分布正常;阴道:通畅,阴道分泌物呈血性,无臭味。宫颈:稍小,质中,一度糜烂,宫口未见明显组织物,未见活动性出血。宫体:前位,质中,稍小,无压痛,活动好。双附件:未扪及明显包块,无触痛。 辅助检查: 妇科肿瘤标志物未见明显异常。彩超(外院):子宫后位,3.9*2.8*3.1cm,形态正常,肌层回声不均,可见散在强回声光斑,宫内膜居中,回声不均,厚1.8cm。左侧附件区显示欠清,右侧附件区未见明显异常回声。超声提示:子宫内膜增厚不均,建议进一步检查;子宫肌层钙化灶。 分段诊刮病理:子宫内膜大部分区域为复杂性增生的宫内膜,局部可见复杂乳头形成,并可见腺体“背靠背”、“共壁”及筛状结构形成,局部细胞核大、深染,部分可见核仁,病变符合子宫内膜样腺癌。 我院B超: 经阴道+彩超检查: 子宫长径41mm,前后径33mm,横径37mm,稍小。 子宫内膜难辨。 宫腔内见高回声区,范围23mm×15mm,边界清,与肌层分界清,彩超显示病灶内可见少量彩色血流信号并探及中等阻力动脉血流频谱。 肌层回声欠均。 双侧卵巢显示不清,双侧附件区未见明显异常肿块。子宫腔内异常回声,结合病史,考虑子宫内膜Ca。 MR检查所见: 平扫见子宫体积不大,轮廓光整,子宫体稍后倾。子宫内膜弥漫性增厚,最厚处约9mm,后壁结合带信号变薄、中断,阴道未见异常信号和增厚。增强扫描子宫内膜不均匀明显强化,与后壁肌层信号分界不清。双侧附件区未见异常信号,盆腔内未见异常信号和肿块,盆腔淋巴结未见增大。 检查结论/诊断:考虑子宫内膜癌,侵犯后壁肌层;双附件未见异常,盆腔淋巴结未见增大。
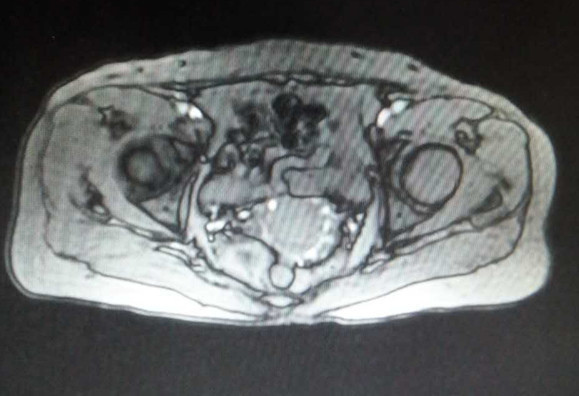
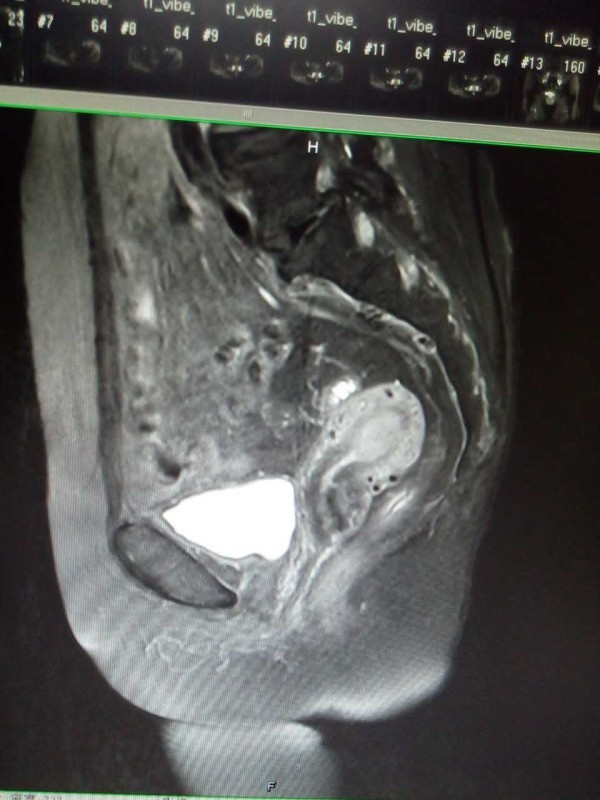
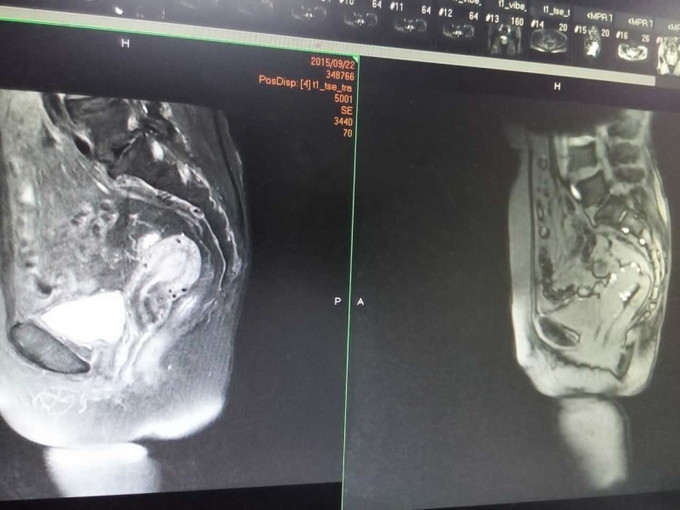
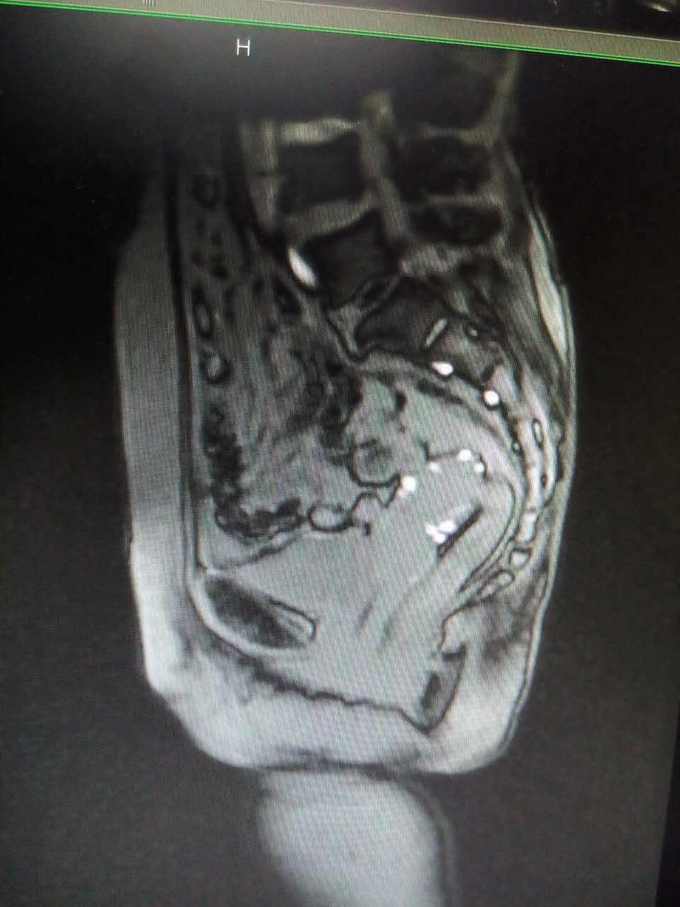
诊断 处理
诊断:子宫内膜癌IA期。手术:腹式全子宫双附件切除术 。术中:患者取仰卧位,常规消毒铺巾,取下腹正中切口脐耻间,长约10cm,逐层开腹。见无腹水,生理盐水200ml冲洗盆腔后吸出送检找癌细胞,洗手探查:肝、胆、胰、脾、双肾、大网膜、肠管、肠系膜未及明显异常,腹主动脉旁及盆腔淋巴结未扪及明显肿大,子宫表面光滑,双卵巢及双侧输卵管外观未见明显异常。决定行筋膜外全子宫+双附件切除术。大体标本:1.子宫及双附件:子宫稍增大,表面光滑,剖视子宫见宫底近右侧宫角见一灰白色质脆病灶,大小约2*2.5*1cm,子宫后壁见一灰白色质脆病灶,大小约1*1*0.5,均无明显肌层浸润;双附件无明显异常.大体标本予送病理
随访 讨论
90%内膜癌患者有阴道流血或阴道排液症状,主要是绝经后阴道流血,主要转移途径是淋巴结转移。而子宫内内膜样腺癌是内膜癌中最常见的,占80%-90%。CA125对转移和疗效观察有意义。手术是首选。该患者IA期,标准术式筋膜外全子宫+双附件切除术。内膜癌术后辅助多采用放疗,子宫浆液性癌术后予化疗。对于晚期或复发者且孕激素受体(PR)阳性者可采用孕激素治疗。
