肾透明细胞癌胰腺转移一例
主诉 病史
患者,女,7 0 岁。因“右肾切除术后1 9 年,发现胰腺占位8 年”于2011 年5 月4 日入院。患者19 年前曾因右肾肿瘤行根治性肾切除术,病理报告为透明细胞癌,术后予放疗和IL免疫治疗。2003年体检B超发现胰腺占位,大小2.3cm×0.9cm,怀疑良性病变,一直保守治疗,定期复查彩超,增大不明显。曾于2008 年3 月和2009 年6 月分别行两次PETCT检查,胰腺未见明显异常密度。2011 年4 月27 日再次行CT 检查提示胰体尾实质性病灶,胆囊结石,怀疑恶性可能。病程中患者无腹痛、腹泻、发热症状,自感纳差、乏力,体重减轻约7~8 kg。
查体 辅查
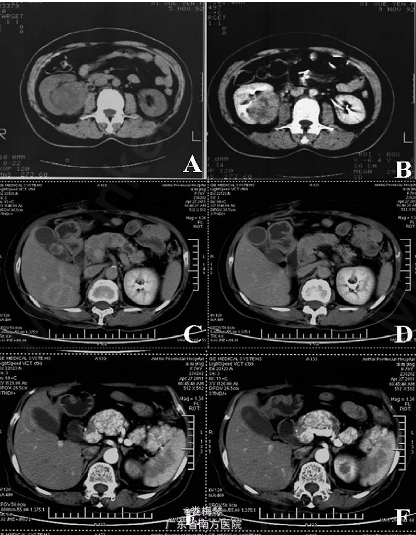
体查未见明显异常。2011 年4 月27 日上腹部双期CT 提示胰体尾病灶,结合临床有转移癌可能;胆囊结石;肝脏左叶外侧段小囊肿;右肾缺如(图1)。5 月3 日上腹部彩超提示:胰体见一6.0 cm×2.7 cm×4.2 cm不均质较低回声区,边界清,规则,血供丰富,诊断胰体尾部实质性肿瘤;胆囊结石;左肝囊肿。
诊断 处理
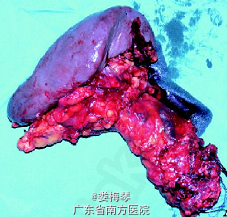
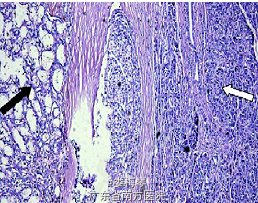
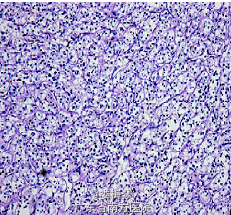
临床诊断:胰体尾部占位;右肾切除术后。 于2011年5 月15 日在全麻下行剖腹探查术,术中探查见无明显腹水,上腹部粘连明显,肿块位于胰腺颈部和体尾部,最大病灶5cm×5cm,质硬,周围淋巴结无明显转移,胆囊慢性炎性改变,胆囊内扪及结石,肝脏质软,未见转移灶,遂行胰体尾+ 脾+胆囊切除术。 术后病理诊断为:胰腺转移性肾透明细胞癌。
随访 讨论
讨论: 肾透明细胞癌是泌尿系三大恶性肿瘤之一,占男性恶性肿瘤的3 %左右,而转移到胰腺较罕见。肾脏可经淋巴管或血行途径扩散到下腔静脉形成癌栓,甚至到右心房,继而转移到全身,以肺、肝和骨等部位常见。胰腺是动脉血供丰富的器官,偶见转移癌的发生,但胰腺转移癌不同于胰腺原发肿瘤,通常临床表现较为隐匿,无特异性症状,易被忽视。在诊断过程中,当发现胰腺多发病灶时,首先考虑为转移癌,尤其对界限清晰的结节样低密度灶,如胰腺病灶多发、无淋巴结转移并且无胰管扩张。原发性与继发性肿瘤的鉴别需要标本做组织学检查,根据先前癌肿的病史及影像学检查,特别是发现多发性肿瘤可能有助于诊断。 【肝胆胰外科杂志】doi:10.3969/j.issn.1007-1954.2012.02.025
