肾移植术后重症肺炎治愈完整病历一份
主诉 病史
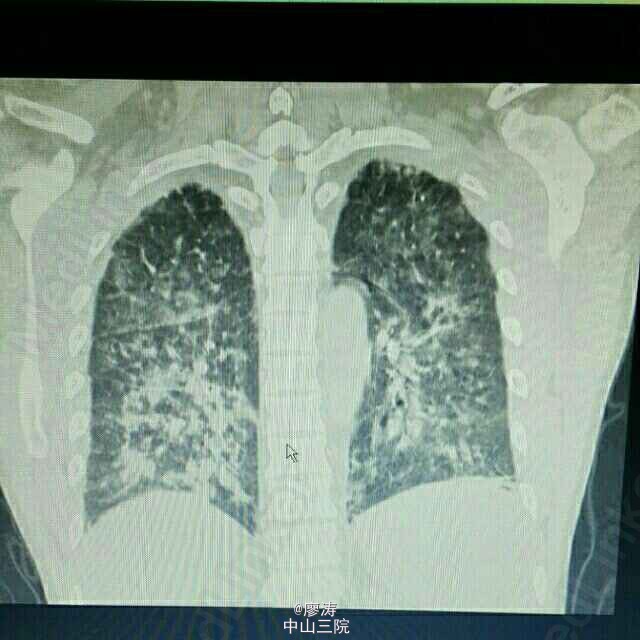
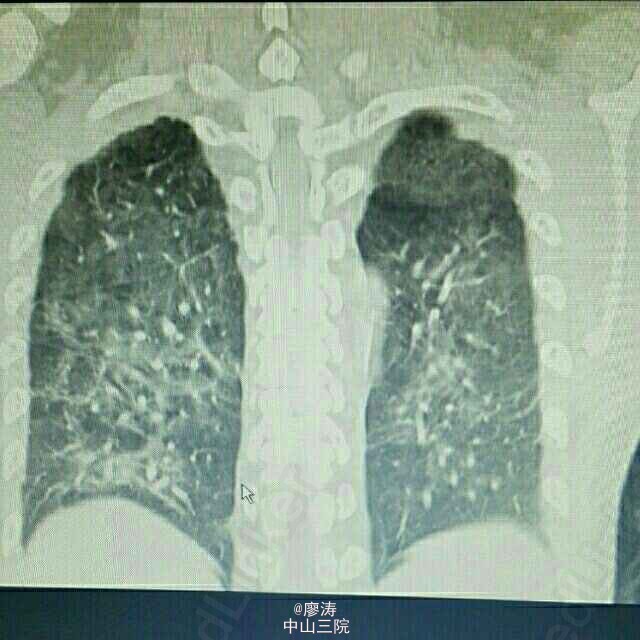
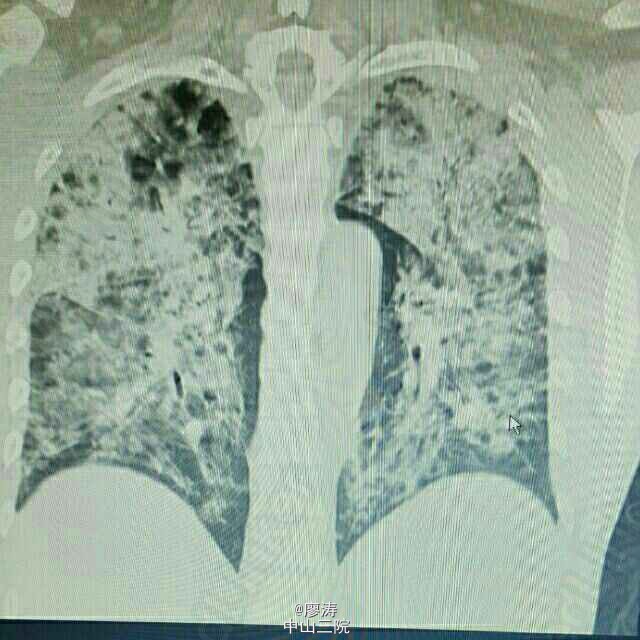
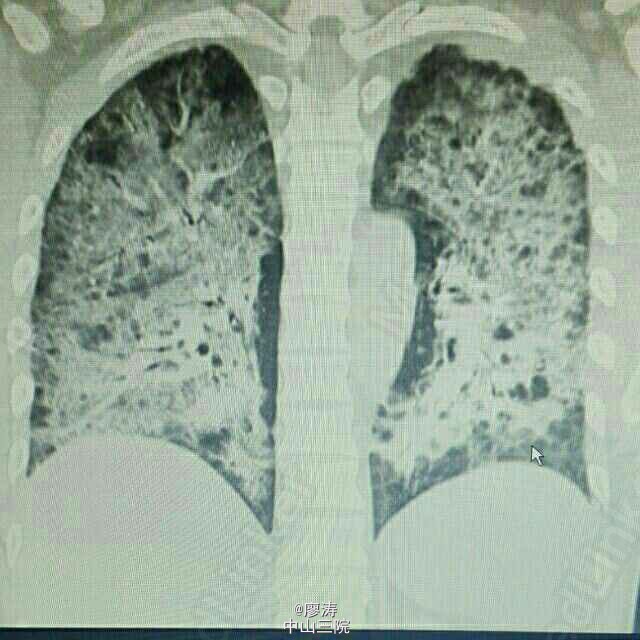
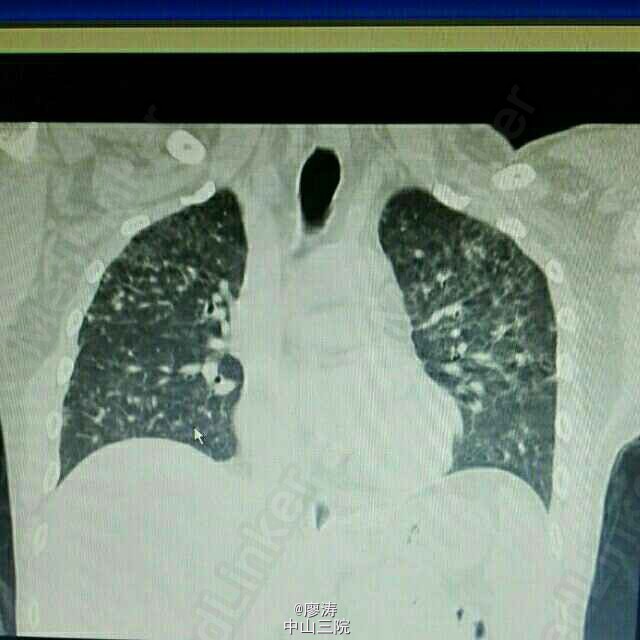
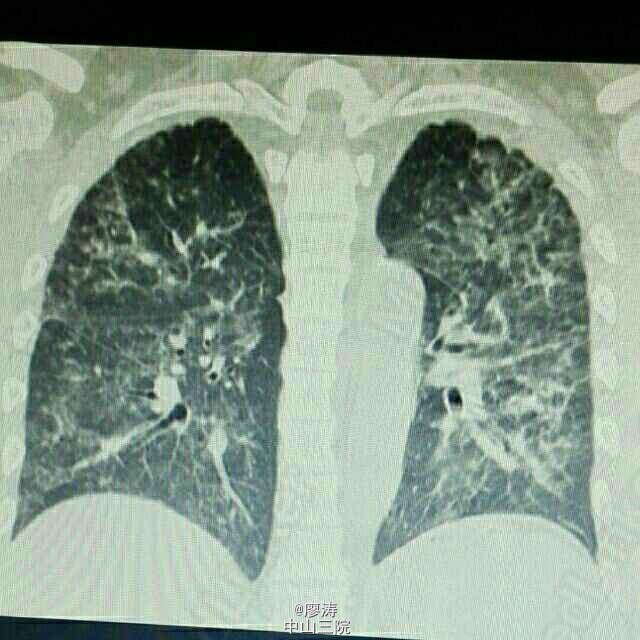
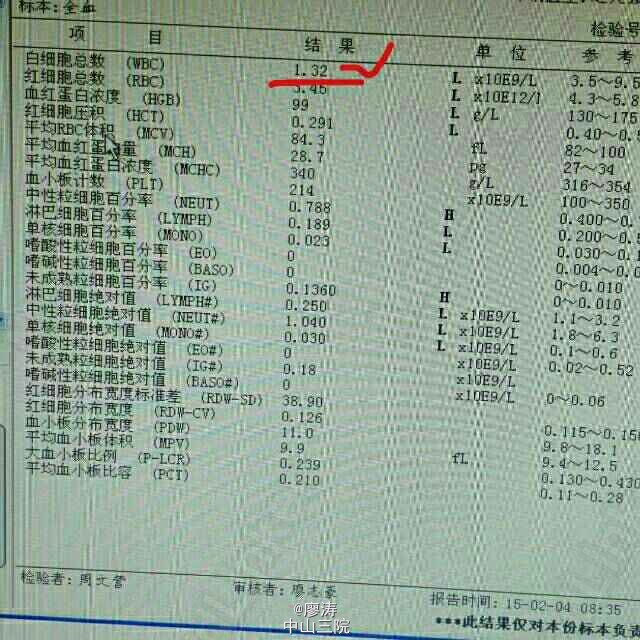
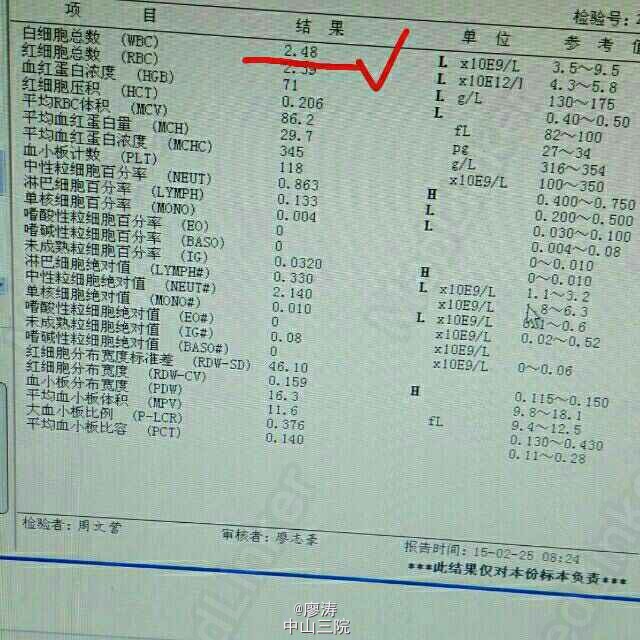
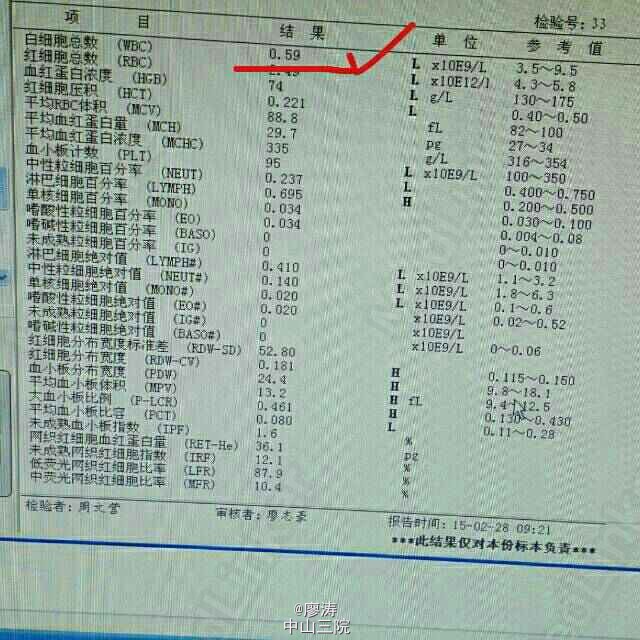
患者因“肾移植术后3月余,发热6小时入院”,患者2014-10-24在广西瑞康医院行同种异体肾移植术,术后肾功能恢复良好,肌酐控制在160umol/L左右,采用糖皮质激素+普乐可复+骁悉免疫抑制方案维持治疗,定期在肾移植专科门诊复查随诊,今日因寒战发热6h,体温38.3度入住我科。入院查体:T:37.6℃,P:92次/分,呼吸:20次/分,血压:109/67mmHg,无明显气促,入院前我院胸片提示:右下肺野炎症,肾功能稳定。入院后予拜复乐、米开民和更荷普欣联合抗感染治疗,治疗3天体温无明显好转。于1/2日改用舒普深、威凡和赛美维治疗,并停用口服免疫抑制剂,改为甲强龙40mg Bid维持,后病人体温逐渐降至正常,无诉胸闷气促,无咳嗽咳痰。因白细胞低,于3/2停用赛美维、予惠尔血升白细胞,继续使用舒普深和威凡抗感染,4/2复查CT提示双肺炎症较前吸收好转,双侧胸腔积液已吸收。后患者连续数日无发热,粒缺得到纠正,于9/2停用甲强龙,改回口服强的松+普乐可复+赛可平行免疫抑制治疗。10/2晚22:00患者再次发热,最高38.2度,伴有胸闷气促,予再次停用口服免疫抑制剂,改为甲强龙40mg Bid维持。11/2日患者气促加重,伴有胸闷不适,血气提示氧分压79.2mmHg,急查胸部CT提示双肺弥漫性炎症,较前明显加重,予加用百炎静、赛美维、日达仙,并加强对症支持治疗。请呼吸内科张扣兴教授会诊后转入综合ICU。转入后采用“美平+科赛斯+威凡+赛美维+百炎静+达菲”加强抗感染治疗,并停用口服抗排斥药物,改为小剂量MP维持。12/2上午患者气促加重,考虑重症肺炎并ARDS,予行气管插管接呼吸机辅助通气治疗,另予丙种球蛋白、日达仙、乌司他丁等加强对症支持治疗,同时护肝、护胃及维持水电解质平衡等器官功能支持治疗。患者症状缓解,16/2予拔除气管插管治疗。17/2复查胸部螺旋CT平扫提示:双肺炎症,考虑合并真菌感染可能;双肺上叶病灶较前吸收,余双肺病灶较前进展。予加用斯沃加强抗感染治疗。患者病情逐渐稳定好转,多日无发热,25/2日转回我科继续治疗。转回后患者一度再次出现WBC低下,予对症治疗后恢复,28/2,9/3日两次复查CT提示肺部感染持续好转吸收,综合呼吸科会诊意见后予逐步撤减抗生素,加回口服免疫抑制剂,采用FK506+MMF+Pred三联抗排斥治疗,继续维持口服威凡+SMZ抗感染治疗,复查FK506浓度9.8ng/ml,住院期间移植肾功能一直稳定,今日复查肌酐150umol/l,WBC 11.440x10E9/L,上级医师查房后指示给予办理出院,维持口服药物,门诊规律复查,并定期复查肺部CT,根据恢复情况决定抗感染疗程。 总结:肾移植术后患者服用免疫抑制剂,容易感染,对于此类患者在使用抗菌药物的同时应该适当调节免疫抑制剂的用法。重症肺炎有一个恢复的过程,像此类患者最后一次胸部CT检查提示还有炎症,但患者已经无明显不适,考虑为纤维化病变,需要一定的时间慢慢消散,不管怎样,我们救了这位患者。