新生儿自发性食管破裂并食管胸膜瘘
主诉 病史
主诉:生后气促、哭声不畅53 min 病史:患儿男,出生53 min。出生胎龄41周,因“胎儿宫内窘迫”剖宫产分娩,出生体重3.54 kg,无胎膜早破,羊水清,量正常,胎盘、脐带无异常,Apgar评分1 min7分,5 min 8分,10 min 9分。生后予复苏囊正压给氧复苏。其母孕期无特殊。
查体 辅查
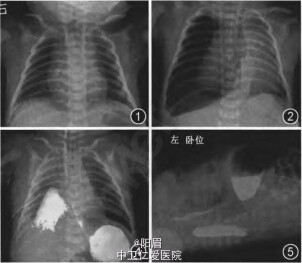
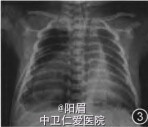
体格检查:呼吸60次/min,可见明显吸气性三凹征,双肺闻及痰鸣音。心腹检查阴性。 辅查:胸部X线片示:新生儿肺炎。血常规及C反应蛋白等正常。 生后25 h复查胸部x线片(图2):(1)右侧气胸(右肺被压缩95%),右侧胸腔积液待除外;(2)新生儿肺炎。 第10天复查胸部x线片(图3):右侧胸腔积液、纵隔气肿较前增多,右侧气胸并部分包裹(右肺被压缩80%)
诊断 处理
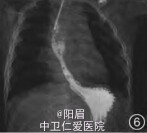
初步诊断:1.新生儿肺炎 2.轻度窒息 确定诊断:新生儿自发性食管破裂并发食管胸膜瘘 处理:入院后予经鼻持续气道正压通气支持,头孢替安抗感染,禁食等治疗。入院生后19 h撤离NCPAP改鼻导管给氧后患儿出现严重呼吸困难及发绀,改高频呼吸机支持,生后25 h复查胸部x线片(图2),予右侧胸腔闭式引流术,引流出大量气体以及10ml黄褐色液体,复查胸部x线片示右侧气胸吸收,出现大量纵隔气肿,CRP进行性升高至82.3 ms/L。且伴有反复发热,体温37.9℃,改用美罗培南抗感染,CRP逐渐降至正常,胸水培养阴性。期间尝试撤机以及夹闭引流管,但失败。生后7 d再次出现发热,第10天复查胸部x线片后予重置右侧胸腔闭式引流管,胸水常规:黄色、浑浊,有核细胞5500×106/L,白细胞分类:多核细胞81%,黏蛋白定性试验阳性。引流管管端培养:金黄色葡萄球菌,对万古霉素敏感,耐甲氧西林金黄色葡萄球菌(MRSA)阳性。CRP进行性升高至81.10 mg/L,改用万古霉素联合莫西沙星抗感染。存在右侧脓气胸,予生理盐水胸腔灌洗后,胃管内引流出大量无色液体,生后15 d行食管造影提示“食管胸膜瘘”。于生后24 d行全麻下“食管胸膜瘘闭合术”,术中见食管裂孔上3 cm处,食管右后方一壁薄短囊管与右胸腔相通,直径约0.6 em。术后4 d鼻饲早产儿配方奶,1周后达全胃肠内营养。术后13 d(生后37 d)复查上消化道造影未见造影剂漏人胸腔。生后5个月复查食管造影正常(图6)。
随访 讨论
讨论:新生儿自发性食管破裂并发食管胸膜瘘该病早期容易误诊为新生儿呼吸窘迫综合征、肺炎、自发性气胸、脓气胸等疾病。胸腔引流液起初较清亮,进食后变为奶汁样乳白色,且引流液明显增多。进食后胸腔积液性状的变化对该病有提示作用。对于生后反复出现液气胸,胸腔闭式引流以及抗感染等治疗效果欠佳的患儿,应考虑到食管破裂合并EPF的可能,早诊断早治疗,争取保守治疗的时机,缩短病程,降低EPF的死亡率和并发症。10.3760/cma.j.issn.0578-1310.2015.05.015
