肠梗阻:肠病相关性淋巴瘤1例
主诉 病史
患者男,67岁,因“肛门停止排便排气20余天”入院。20余天前进食后出现肛门停止排气排便,伴腹胀,频发呕吐,呕吐物为胃内容物,含胆汁,不伴烧心、腹痛、心慌、胸闷、发热等不适,于当地医院行内镜检查示:糜烂性胃炎,给予“补液、消炎、抑酸、护胃”治疗后,无明显好转。为求进一步诊治,来我院就诊。 既往无手术史,无特殊疾病史。
查体 辅查
查体:神清,心肺未见明显异常,腹平坦,未见胃肠型及蠕动波,未见腹壁静脉曲张,腹软,脐周轻度压痛,反跳痛阴性,肝脾肋下未触及,未及包块,叩鼓音,移动性浊音阴性,肠鸣音未闻及,双下肢无水肿。 辅查:当地医院胃肠钡餐造影示:第五组小肠占位可能性大;结肠镜示:所见肠道未见明显异常;胃镜示:充血糜烂并胆汁反流性胃炎。
诊断 处理
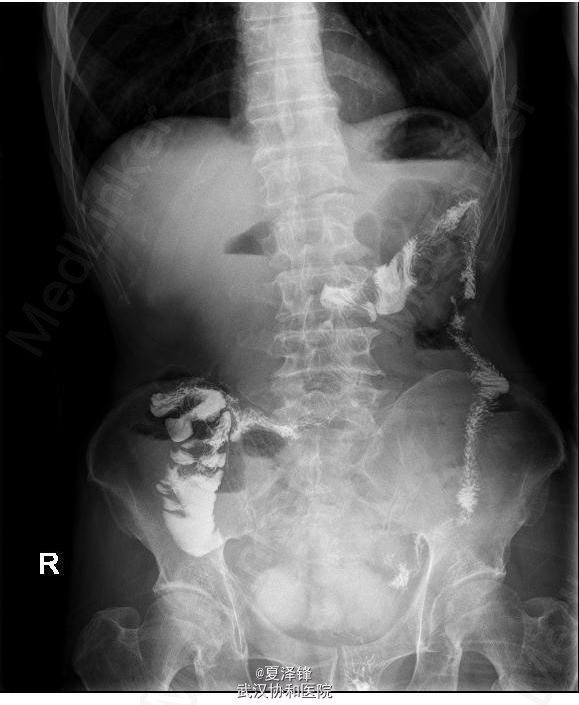
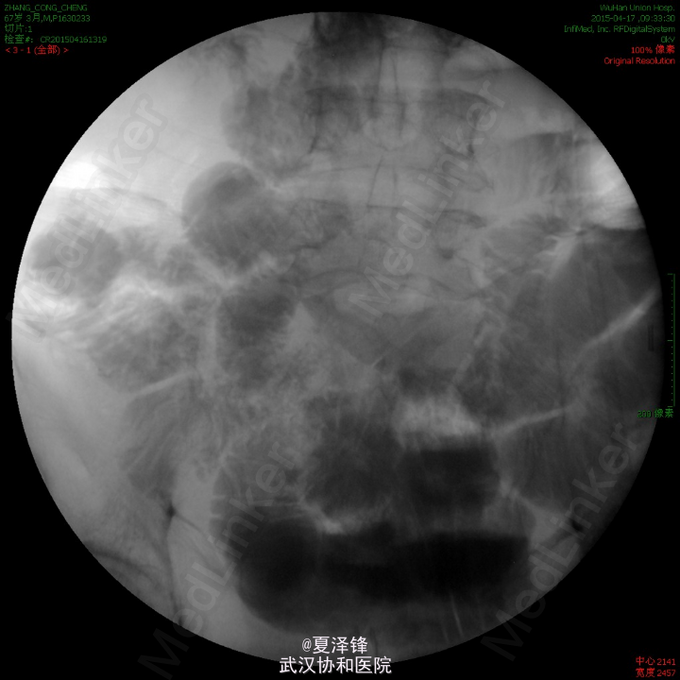
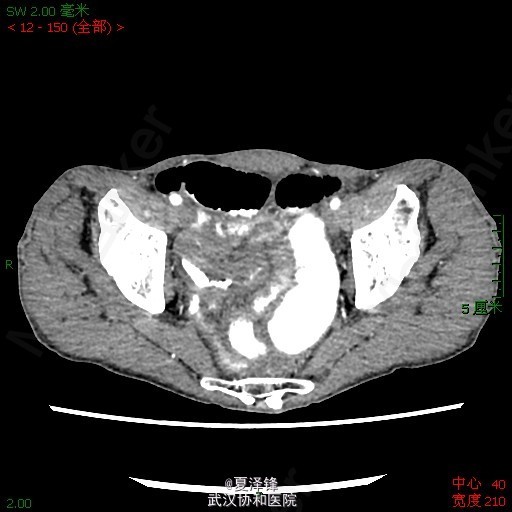
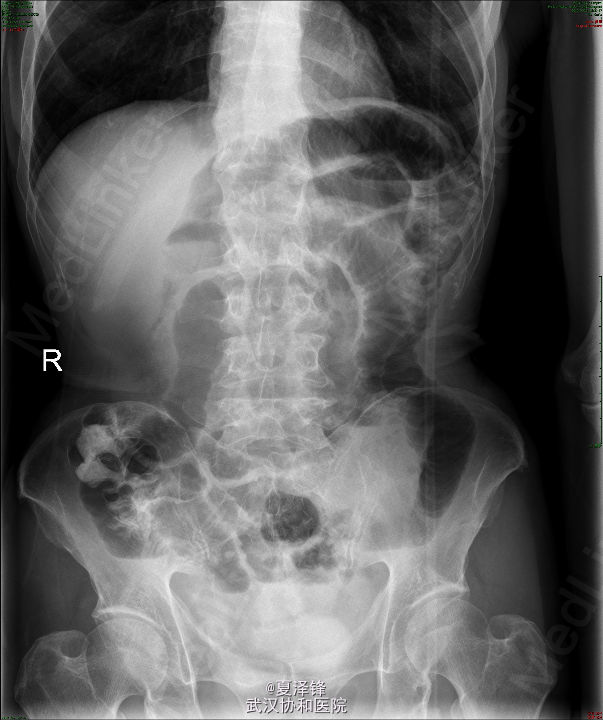
入院后复查腹平片(图1)示:肠梗阻。给予禁食、胃肠减压、抑酸、抗感染、营养支持及对症支持治疗。 为进一步明确病变,行腹部CT,未见明确肠梗阻表现及肿瘤。患者胃肠减压引流液较多,腹部查体未见明显阳性体征,考虑目前诊断不明确,继续给予保守治疗。 拟复查肠系钡餐,放射科要求改为肠系碘水造影,结果(图2)示胃肠蠕动缓慢,回肠远端不全梗阻待排,依旧未见明显狭窄及肿物。 进一步行腹部增强CT检查(图3),示空肠明显扩张,可见较宽大的液气平面,扩张肠管累及至盆腔区空回肠交界区,局部管腔高度狭窄,呈细线状改变,局部未见明显肿块影;回盲部残留造影剂较多。考虑不全性小肠梗阻,累及空肠,粘连性或炎性肠梗阻可能性大。 复查腹平片(图4)示小肠肠管明显积气、扩张,以空肠为主,可见散在小液平面,右下腹肠管内见局限性高密度影;两膈下未见明显游离气体影。 进而决定行剖腹探查,术中见(图5):距回盲部10cm处末端回肠约10cm肠段肠壁增厚、管腔狭窄,距回盲部约80cm、90cm处回肠分别见一大小约3*3cm狭窄环,余小肠、结肠未触及明显肿块、狭窄及肠壁增厚。 术中考虑为炎症性肠病,行病变小肠+回盲部切除,回肠造瘘术。 术后病人恢复顺利,病理示:(回肠)肠病相关性T细胞淋巴瘤II型,病变弥漫累及肠壁全层(局部浆膜明显增厚)。
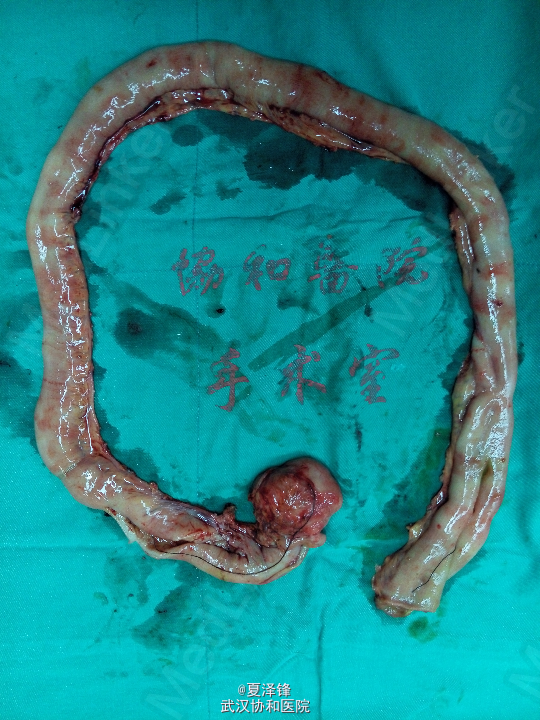
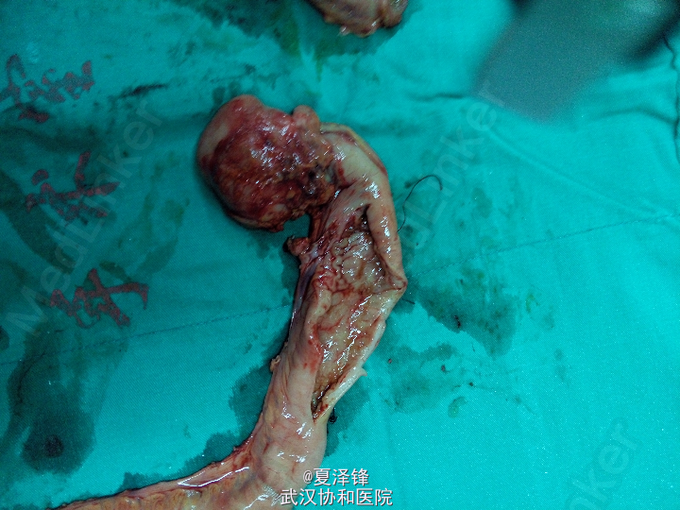
随访 讨论
我们回顾性分析该病人诊疗经过,可以总结出一些经验: 1、 该病人由于主观症状与腹部体征不相符,无急诊手术指征,因此在病人病情允许的情况下,应尽可能得完善辅助检查,提供手术依据。 2、 肠梗阻病人的保守治疗应根据病人情况尽可能完善,以提供诊断的时间。 3、 病理诊断不明确的情况下,避免贸然吻合。 该病例也带给我们一些值得思考的问题: 1、 当肠梗阻病人腹部体征不明显时,手术指征如何把握。 2、 肠梗阻病人行肠系钡餐的必要性及危险性问题。 3、 术中考虑炎症性肠病的肠道愈合能力不佳,进而行造瘘术,病理证实为淋巴瘤,可否造口还纳? 4、 该病人为淋巴瘤,血液科建议行进一步化疗,在时机上,造口还纳是否与化疗相冲突? 希望各位同道针对该病例多多指导。
