遇到这样的肺CT,您该多想想
主诉 病史
1.患者男,80岁。因“咳嗽一月”入院。 2.现病史:患者于入院前1月,无明显诱因下出现咳嗽,伴有咳痰、发热,无胸痛、不伴呼吸困难,无胸闷心悸,无头晕黑曚、无乏力冷汗等不适。患者咳痰色白,无拉丝感,量不多。发病第一周,时有发热,体温最高到38度左右,不伴寒战。患者自行服用“阿奇霉素”治疗一周,热退未复发,但咳嗽一直无明显好转。来我院门诊检查,胸部HRCT示“两肺多发炎症渗出(左肺上叶为著)。两肺下叶轻度间质性改变,两肺散在条索灶及斑点灶,建议随访。两侧胸膜局部略增厚。主动脉、冠状动脉硬化,心影饱满”。患者为进一步诊治,收住我科。近来,患者精神可,胃纳佳,睡眠可,二便无殊。 3.既往史:既往有高血压病史10年,最高180/80mmHg,服用安内真、安搏维控制可。2型糖尿病史4年,饮食控制可。心律失常(阵发性房颤)1年零8月,服用可达龙0.1 qd 已一年半,心律失常控制佳,查甲状腺功能正常,多次复查肺CT未发现间质明显病变。慢性支气管炎20余年。
查体 辅查
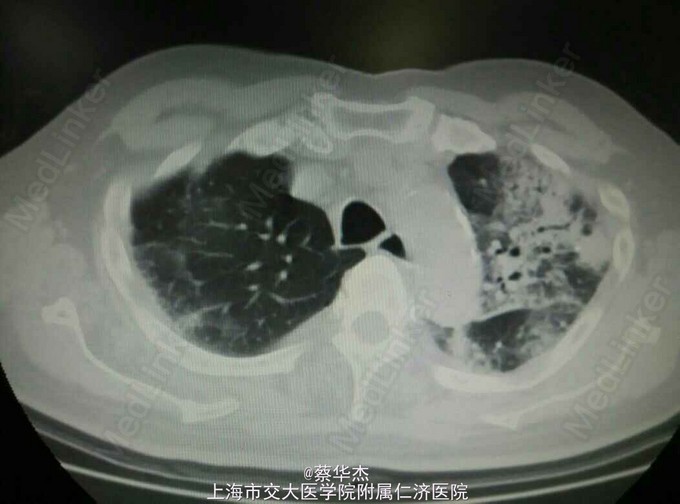
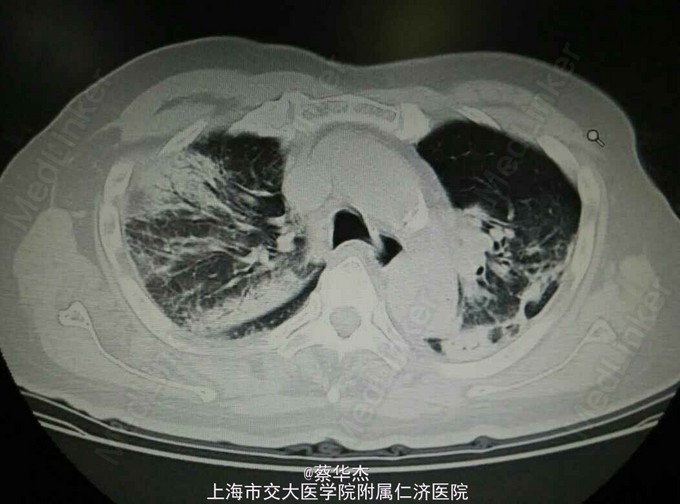
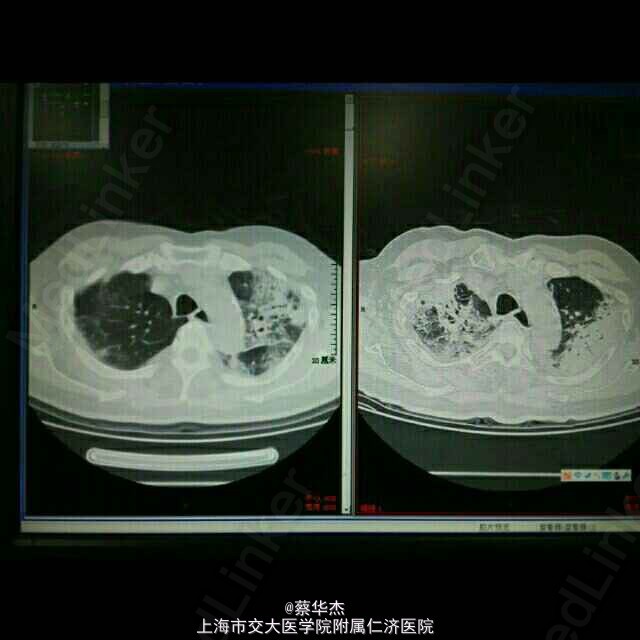
4.查体:T 37℃,P 80次/分,R 17次/分,BP 140/80mmHg。神志清,精神佳,步入病房,反应灵敏,对答流畅,自主体位。颈软,无抵抗,气管居中。胸廓对称,肋间隙正常。双肺呼吸音粗,闻及湿罗音,以左肺为主。心率80次/分,律齐。腹软,腹平坦,无压痛及反跳痛,肝脾肋下未及。弯腰受限,四肢不肿。 5.辅助检查: 心彩超:1.主动脉根部增宽,伴轻中度主动脉瓣反流。2.轻度二、三尖瓣反流,估计肺动脉收缩压为36mmHg。EF 64%。 HOLTER:1.最快心率139次/分,最慢心率57次/分,平均心率71次/分。2.单个室上性早搏168次,偶伴差传,时呈二三联律,夜间多于白天。成对62次,短阵房速(呈多源性)或房颤:18阵。3.部分时间STmv5、cmII低平或正负双向。4.间歇性I度AVB。 胸部HRCT:两肺多发炎症渗出(左肺上叶为著)。两肺下叶轻度间质性改变,两肺散在条索灶及斑点灶,建议随访。两侧胸膜局部略增厚。主动脉、冠状动脉硬化,心影饱满。 痰细菌涂片检验报告:霉菌(涂片) 未发现。 痰细菌培养与鉴定(进口仪器)检验报告:嗜血杆菌 未发现,正常菌群 生长。 类风湿因子、血液免疫球蛋白组合检验报告:免疫球蛋白M 0.89g/L ,免疫球蛋白A 4.31g/L H,免疫球蛋白G 15.80g/L ,类风湿因子(RHF) 11.50IU/ml 。 抗核抗体ANA,ENA(七项),抗心磷脂抗体ACL,抗核小体检测检验报告:核型 均质型H,滴度1 1:160H,抗U1RNP 阴性,抗SSA/Ro 阴性,抗SSB/La 阴性,抗Jo-1 阴性,抗Sc1-70 阴性,抗核糖体 阴性,IgG型 阴性GPL/ml ,IgM型 阴性MPL/ml ,抗Sm 阴性,滴度2 1:80H,滴度3 1:40H,抗核小体检测 0.197。 肺部CT平扫(头孢吡肟抗感染两周后复查):两肺多发炎症(两肺上叶和左肺下叶伴实变),较前片加重,请治疗后复查。两肺下叶轻度间质性改变;两肺散在条索灶及斑点钙化灶,建议随访。两侧胸膜局部略增厚。心影饱满,主动脉、冠状动脉硬化。
诊断 处理
6.诊断:1.隐源性机化性肺炎 肺间质改变 2.冠状动脉粥样硬化性心脏病 心律失常 阵发心房纤颤 心功能2级 3.高血压病3级 很高危组 4.2型糖尿病 5.腰椎压缩性骨折 7.治疗:入院后,拟诊为“肺部感染”给予头孢吡肟抗感染两周,自觉症状好转,复查痰培养(-),痰霉菌(-),总体感觉治疗有效,但住院期间每日Sao2(指脉氧饱和度)均为90%左右(未吸氧),吸氧后可达95%以上,以前并未重视,患者拒绝查动脉血气。抗炎两周后复查肺部CT“两肺多发炎症(两肺上叶和左肺下叶伴实变),较前片加重,请治疗后复查。两肺下叶轻度间质性改变;两肺散在条索灶及斑点钙化灶,建议随访。两侧胸膜局部略增厚。”将肺CT与Sao2联合分析,感觉患者绝非普通感染,但其痰检未有阳性,无进一步抗炎依据。遂请中山医院呼吸科会诊,诊断明了。中山医院呼吸科会诊:诊断符合隐源性机化性肺炎。建议用泼尼松15mg tid一个月,随访CT,若有效果,继续使用1-2月后缓慢减量维持。总疗程不少于6个月。若无效,需考虑肺活检。监测血压、血糖,予以相应处理。目前口服泼尼松15mg tid三周,未吸氧Sao2均保持95%以上,无气促胸闷。一周后再复查肺CT。
随访 讨论
8.总结: 隐源性机化性肺炎的影像学特征 胸片的特点 : COP最常见的影像学表现是双侧或单侧的实变影。通常呈斑片状分布,少数病例可能限定于胸膜下区。10%~50%的病例可见小结节影。少数患者表现为网结影。大约15%的病例影像学表现为大结节影(>1 cm)。将近75%的病例肺容积正常,其余患者的肺容积缩小。 CT的特点 :90%的COP患者CT表现为气腔实变。将近50%的病例CT显示病变沿胸膜下或支气管周围分布,以下肺区更明显。当出现实变就能见到支气管气像。实变区常见轻度柱状支气管扩张。将近50%的病例常出现沿支气管血管分布的小结节影。大约60%的病例出现磨玻璃影,通常与肺实质相伴随。胸腔积液罕见,大多数COP患者经治疗后影像学改善。然而未经治疗时,一个部位的肺实质异常可能消散或扩大,甚至出现在新的部位。 影像学鉴别诊断: 呈现实变影的COP患者影像学鉴别诊断包括肺泡癌、淋巴瘤、血管炎、结节病和感染(尤其是结核或不典型的分枝杆菌感染)。但实变影位于胸膜下时,应考虑慢性嗜酸性粒细胞肺炎的诊断。表现为多发块影的患者需要与肺部转移瘤、淋巴瘤和肺部感染,如细菌性栓塞鉴别,多数情况下经支气管肺活检有助于排除上述疾病,具备相应的临床表现。经抗生素治疗数周,实变影仍然增长,CT显示以支气管周围或胸膜下分布为主的实变影,高度提示COP。 此患者长期低氧、抗炎后影像学表现加重、又有口服可达龙史(可致肺间质病变加重)因素干扰,造成诊断未明,但同时提示绝非普通感染。目前,COP患者越来越多被发现,与临床工作者认识水平提高有关,通过肾上腺皮质激素治疗,愈后良好。
